El hombre biónico está lejos
Los trasplantes ganan peso frente a las prótesis inteligentes - El futuro para los amputados está en la fusión de máquina, cuerpo y mente - Pero los últimos avances en implante de órganos vivos tienen aún más ventajas
El hombre biónico tendrá que esperar. Cuando todo parecía predestinado a que las máquinas fueran el sustituto natural de los órganos o extremidades perdidas, nuevos avances en las técnicas de conexión de nervios y capilares dan un nuevo impulso a los trasplantes. Complementarias o competidoras, el futuro no será tanto del hombre-máquina como del hombre-puzzle.
En 2001, Jesse Sullivan se convirtió en el primer amputado capaz de manejar un brazo mecánico con el impulso de su mente. Sullivan fue el primer paciente en someterse a una técnica experimental que remite directamente a esa idea tan exprimida por los relatos de ciencia ficción de la fusión entre el hombre y la máquina. Sus nervios se conectaron a unos electrodos que controlan los movimientos de una sofisticada (y aparatosa) prótesis. Gracias a ella, piensa en una acción y su nuevo brazo, mano y dedos la ejecutan, ya sea coger un vaso o abrir una puerta. Existe una continuidad entre las conexiones nerviosas y unos sensores que se dirigen a unos microprocesadores que traducen al brazo las señales que ordena el cerebro. El brazo se ha convertido en una extensión de su cuerpo, lo que le convirtió en el primer hombre biónico del mundo.
Jesse Sullivan fue el primer paciente en utilizar una extremidad artificial
La prótesis no suple un 10% de la pericia de un brazo, explica un experto
El deseo de recuperar una figura humana completa alienta el trasplante
El rechazo es el mayor problema en caso de miembros donados
Esta técnica representa toda una revolución frente a las limitaciones de las prótesis actuales que ofrece el mercado. Pero, ¿tanto para suponer el fin de los trasplantes de brazo, la otra gran opción que la ciencia ofrece a los pacientes amputados? Los especialistas no lo tienen tan claro. Pese a ser muy prometedora, esta tecnología, denominada de reinervación muscular selectiva, presenta limitaciones en función de las características del paciente y está aún lejos de llegar a los estantes de las tiendas de ortopedia. Y, pese a los importantes efectos secundarios de la medicación que tienen que tomar de por vida los pacientes injertados o la dureza del tratamiento de rehabilitación para desarrollar la movilidad de las nuevas extremidades, la opción del trasplante representa una solución para cada vez más personas. En todo caso, la respuesta pasa por analizar el riesgo y el beneficio que aportan ambas opciones; y por ajustarse al perfil del paciente y sus necesidades.
De entrada, con un solo brazo, una persona se puede manejar bastante bien, por lo que "la única indicación de trasplante de antebrazos o por encima del hombro es el bilateral", a juicio del coordinador de la Organización Nacional de Trasplantes (ONT), Rafael Matesanz. Por ello, para la ONT, entidad que supervisa este tipo de intervenciones, los candidatos ideales a un trasplante serían pacientes que hubieran perdido los dos brazos, "algo que no pasa, por ejemplo, en países donde el peso de la sanidad privada es mayor y no existen estas consideraciones", como por ejemplo en los Estados Unidos, "donde sí se han producido injertos unilaterales de brazo".
¿Qué le puede aportar a un paciente un doble trasplante que no ofrezcan las prótesis? Por un lado, y a medio plazo, recuperar una mayor movilidad, especialmente, la referida a la mano y dedos, aunque sea limitada. Sobre todo cuando el muñón está por encima del codo "las prótesis de hoy en día no suplen ni un 5% o 10% de las habilidades de un brazo normal", apunta Ramón Zambudio, especialista en medicina física y rehabilitación y coordinador de la Unidad de Prótesis y Órtesis del Hospital Virgen de las Nieves (Granada).
Pero, además, hay otro aspecto al que los pacientes otorgan una gran importancia: el deseo de recuperar una figura humana completa. Volver a tener unos brazos parecidos a los que se perdieron (al buscar donante se tienen en cuenta condiciones como el sexo, unas proporciones y un tono de piel similares al receptor) representa un importante aliciente psicológico.
Sin embargo, existen también importantes inconvenientes. En primer lugar, están los riesgos que implica toda intervención quirúrgica. Y un trasplante de este tipo no es cualquier operación. Suelen ser cirugías largas y muy laboriosas que consisten en conectar venas, arterias, nervios, músculos, piel y huesos, lo que puede durar más de 11 horas.
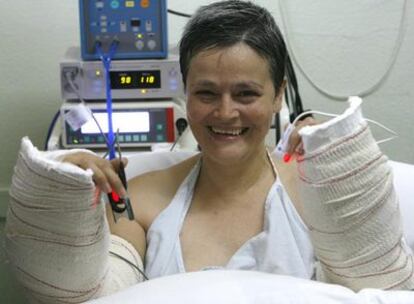
Además, los pacientes deben estar dispuestos a asumir la "titánica" tarea, como la define Matesanz, de someterse a una larga y exigente rehabilitación para recuperar la mayor movilidad posible. El proceso es lento porque los nervios del paciente deben de extenderse a lo largo del nuevo miembro hasta establecer nuevas conexiones con los músculos y el ritmo de crecimiento ronda el milímetro por día. En injertos por encima del codo, lo primero que inerva son los músculos que se insertan en la parte final del antebrazo. De ahí que lo habitual es que el primer movimiento que realizan los trasplantados consiste en doblar el codo. Poco a poco llegan los movimientos más finos, cuando las nuevas ramificaciones nerviosas alcanzan los músculos de las manos. Alba, una mujer de origen colombiano a quien el cirujano Pedro Cavadas trasplantó los antebrazos en diciembre de 2006 en el hospital La Fe de Valencia, ya ha recuperado el movimiento de dedos. Año y medio después de la intervención, en junio del año pasado, la paciente demostró que era capaz de coser con lentitud un botón con sus nuevas manos.
Este proceso de recuperación varía en función de los pacientes. De ahí que se produzcan sorpresas, como ha sucedido con Pedro Jiménez, intervenido también por Cavadas en noviembre del año pasado, que ha empezado a mover el brazo "antes de lo que tocaba", como destaca Matesanz.
A la intervención y la rehabilitación se suma otro inconveniente: la medicación inmunosupresora. Como sucede con cualquier otro trasplante, el cuerpo reacciona rechazando todo elemento extraño. Para evitar esta circunstancia, se administra al paciente un tratamiento que debilita sus defensas. Lo habitual es que se administren primero dosis elevadas para, progresivamente, ir rebajando la medicación hasta alcanzar un punto de equilibrio que mantenga a raya el rechazo. Peso estas sustancias, que el paciente deberá tomar toda su vida, son tóxicas y producen importantes efectos secundarios. Este trasplante en particular es especialmente susceptible al rechazo, aunque también presenta ventajas. Al ser perfectamente visible (al contrario de los órganos internos trasplantables) cualquier síntoma que apunte a una crisis de rechazo (cambio de color, de textura) es fácilmente observable.
Hay especialistas que consideran que aún hay margen en la mejora de la compatibilidad de tejidos y numerosos ensayos trabajan en esta dirección. Existen ensayos en los que se ha combinado el trasplante con una infusión de linfocitos (las células responsables de la respuesta inmunitaria) obtenidos de la médula del donante. La idea es inducir cierta tolerancia hacia el órgano injertado. En el horizonte está la quimera de la inmunotolerancia, es decir, dar con la fórmula que permita que el receptor acepte el nuevo brazo, pulmón, corazón o riñón como propio.
Hasta que esto llegue (si algún día se consigue) la otra gran esperanza está en la reinervación muscular, desarrollada por Todd A. Kuiken y su equipo del Instituto de Rehabilitación de Chicago. Basta con teclear "Jesse Sullivan" en YouTube para observar la destreza que ha alcanzado este electricista de 62 años en el uso de su brazo biónico. En una primera grabación colgada hace tres años, se le puede ver mover con cierta torpeza la prótesis que tiene por brazo izquierdo. Existe otro vídeo más reciente, de febrero de este año, en el que aparece con un modelo más perfeccionado que recuerda a primera vista al brazo de C3-PO, el del famoso androide de protocolo de La Guerra de las Galaxias, pero en lugar de dorado, es plateado y negro. La nueva prótesis no sólo se ha estilizado en su diseño, sino que permite movimientos más finos, como poner una pinza en una varilla metálica.
Detrás de este aparato hay una sofisticada combinación de electrónica, informática, robótica y cirugía. En esencia, la técnica consiste en transferir al pecho los nervios residuales del muñón que controlaban el brazo, donde se unen a grupos musculares pectorales. Estos músculos sirven de amplificador biológico de los nervios resituados y van conectados a unos sensores que recogen la señal eléctrica. La función de estos sensores consiste en transmitir la señal producida por los músculos pectorales y dirigirla a un microprocesador, que, a su vez, la convierte en una orden que ejecuta el brazo biónico.
Un ejemplo. El nervio mediano es el que da la orden de cerrar la mano. Si se transfiere al músculo pectoral, cuando el paciente piensa en cerrar la mano, se contrae la zona muscular del pectoral reinervada por el nervio mediano. Un dispositivo conectado para captar la señal eléctrica muscular la recoge y activa el motor de cierre de mano de la prótesis. Todo este procedimiento se puede observar (literalmente) en los vídeos de Jesse Sullivan. Al mover el brazo, los sensores situados en su pecho bailan al ritmo de las contracciones pectorales que guían las articulaciones del brazo biónico.
En febrero, el Journal of the American Medical Association (JAMA) publicó un artículo que avaló esta tecnología de futuro. El texto analizó la movilidad de cinco pacientes con prótesis biónicas frente a otros cinco no amputados. Comprobó que la reinervación permite hasta 10 tipos de movimientos y destacó especialmente las habilidades adquiridas en codo y muñeca. En un editorial publicado en el mismo número, Gerald E. Loeb, de la Universidad de Southern California, se refirió a esta tecnología como "prometedora y llena de posibilidades de mejoras clínicas y tecnológicas". Y aunque "avanza lentamente, sus efectos son profundos". Zambudio sostiene que la reinervación "supondrá un cambio fundamental en la utilidad de las prótesis de miembro superior, especialmente en niveles de amputación por encima del codo".
La distancia entre las habilidades que se esperan alcanzar con estas prótesis, incluido el tacto, y las que ofrece la tecnología actual es sideral. Especialmente cuando sólo falta un brazo y por encima del codo, "las prótesis convencionales prácticamente no sirven para nada", apunta el especialista en rehabilitación del hospital Virgen de las Nieves, "sólo resuelven el problema estético". Y si la amputación es de antebrazo, aporta algo más de posibilidades, pero no mucho.
Frente a los modelos tradicionales -una especie de brazos plásticos parecidos a los de un maniquí en los que un cable metálico responde al movimiento del hombro contrario que activa un gancho en el extremo- hay otro tipo de aparatos, que se activan mediante un motor eléctrico. En este caso, el paciente ha de aprender a controlar los músculos del muñón conectados a unos electrodos que activan el motor de apertura y cierre de la mano. Es más cómodo, pero el movimiento es, con distintas variantes, bastante torpe, según Zambudio.
Por ello, en personas que han perdido los dos brazos, y hasta que se perfeccione la prótesis biónica, el trasplante puede ser una opción para aquellos dispuestos a asumir los inconvenientes que lleva aparejados.
¿Y las piernas? Aquí el debate está algo más claro. Su función principal es la sustentación, y las prótesis la cubren bastante bien. Incluso cuando se trata de hacer deporte, como demuestran las extremidades de fibra de carbono del atleta surafricano Oscar Pistorius. Con todo, el cirujano valenciano Pedro Cavadas tiene en mente un trasplante a pesar de que, por un lado "tienen pocas indicaciones porque las prótesis funcionan muy bien" y por otro, los reimplantes no han dado buenos resultados, como comentó hace unas semanas al referirse a la cuestión. Hasta el momento, no se ha hecho ninguno. "Quizás en un caso muy particular, muy justificado y en una doble amputación se podría considerar", reflexiona Matesanz, "pero habría que estudiar muy bien el balance riesgo beneficio".

Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.


























































