Los donantes de sangre que han superado la Covid-19, nueva esperanza contra la enfermedad
España y EE UU rescatan un tratamiento de hace un siglo: la transfusión directa de plasma de personas recuperadas de la infección


Las autoridades sanitarias madrileñas, en pleno colapso de los hospitales por la peste del nuevo coronavirus, han empezado a explorar un posible tratamiento experimental para los pacientes más graves: la transfusión directa de plasma sanguíneo de personas que se han recuperado de la infección. El Centro de Transfusión de la Comunidad de Madrid trabaja contra reloj con varios hospitales madrileños en un primer ensayo clínico, todavía en fase muy preliminar y pendiente de la autorización del Ministerio de Sanidad. Una carta con el membrete del centro filtrada ayer en redes sociales ha provocado una avalancha de ofrecimientos de potenciales donantes, pero una portavoz del Centro de Transfusión subraya que no están buscando voluntarios entre la población general, sino que serían los médicos los que se encargarían de encontrar a los candidatos idóneos para obtener su “plasma hiperinmune”.
El inmunólogo Arturo Casadevall lleva desde finales de enero desgañitándose para recordar a la comunidad científica internacional la opción de la sangre de las personas convalecientes. Es una estrategia tan vieja que ya se utilizó en la pandemia de gripe de 1918, cuando un virus desconocido se propagó por el planeta y mató a unos 50 millones de personas, más del doble que la Primera Guerra Mundial. Los chapuceros ensayos clínicos de la época, con plasma sanguíneo de supervivientes, lograron reducir la letalidad del virus a la mitad.
Casadevall nació en Cuba en 1957 y vivió de niño en Madrid, cerca de la Puerta del Sol, antes de emigrar a Estados Unidos, donde hoy es una autoridad en enfermedades infecciosas en la Universidad Johns Hopkins, en Baltimore. El 27 de febrero, escribió una tribuna en el periódico The Wall Street Journal advirtiendo de que la vacuna contra el nuevo coronavirus tardará meses, pero el plasma podría estar listo en semanas. Colegas de todo el país respondieron a su llamamiento. Este martes, la Administración de Alimentos y Medicamentos (FDA) de EE UU ha autorizado el uso de estas transfusiones experimentales en pacientes graves.
“Cuando la situación empezó a empeorar, quedó claro que merecía la pena intentarlo”, afirma el inmunólogo Arturo Casadevall
“Cuando la situación empezó a empeorar, quedó claro que merecía la pena intentarlo. Todo ha ido muy rápido”, explica Casadevall por videoconferencia. Nueva York es el lugar del mundo con una tendencia más preocupante: el número de fallecidos por la Covid-19 se duplica cada dos días. Dos hospitales neoyorquinos —el Monte Sinaí y la Escuela de Medicina Albert Einstein— comenzarán la semana que viene a probar estas transfusiones.
La multinacional española Grifols, uno de los grandes productores mundiales de derivados de la sangre, anunció este miércoles un acuerdo de colaboración con la FDA para obtener plasma de pacientes recuperados de la Covid-19, procesarlo industrialmente y fabricar un medicamento experimental a partir de las inmunoglobulinas hiperinmunes, las proteínas generadas por el cuerpo humano para combatir la infección. “De demostrarse eficaz, podría utilizarse en la lucha contra esta pandemia”, ha asegurado la empresa, que se mete así en la carrera internacional para encontrar fármacos contra la nueva enfermedad.
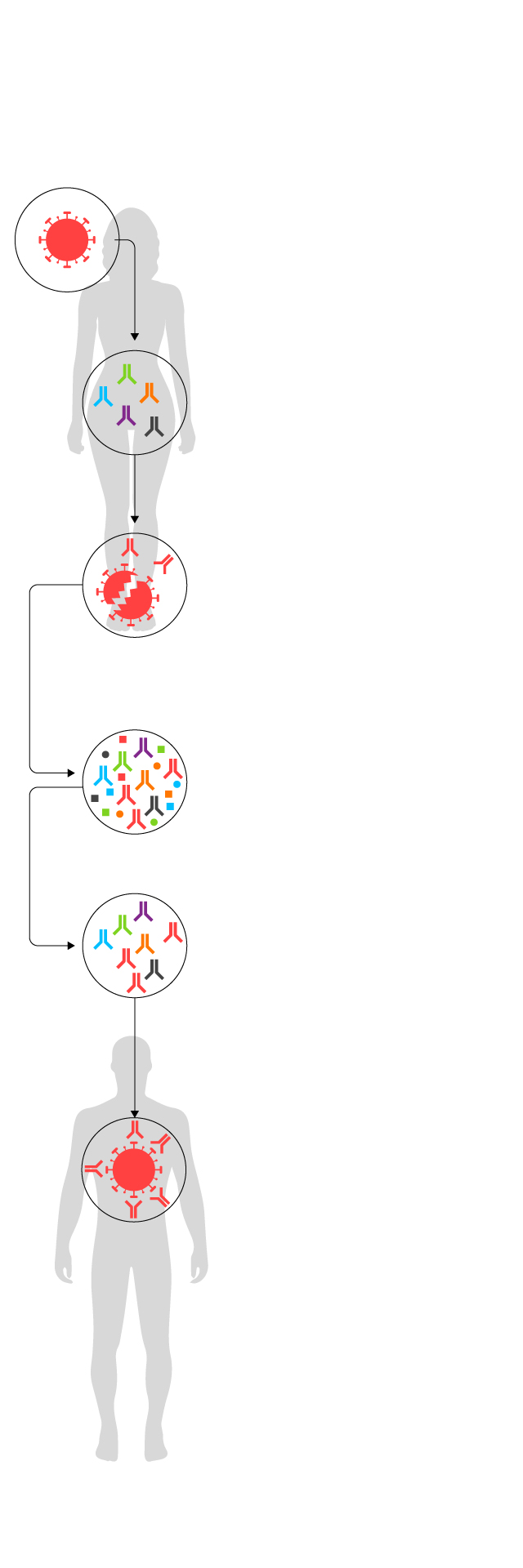
Un medicamento a partir del
plasma de donantes que han
superado la Covid-19
SARS-CoV-2
1.
Una persona se infecta con el coronavirus.
2.
Menos de un 0,1% del líquido sanguíneo (el plasma) son inmunogloblinas, es decir, anticuerpos que tratan de combatir virus y bacterias.
3.
El organismo trabaja para crear un anticuerpo específico que sea capaz de destruirlo. El paciente se recupera de la enfermedad.
4.
Se extrae el plasma sanguíneo del paciente curado.
5.
Se realiza un proceso industrial para depurarlo en forma de medicamento.
6.
Se administra a una persona que no pueda combatir la enfermedad porque su cuerpo no es capaz de generar respuesta inmune. Los nuevos anticuerpos (inmunoglobulinas hiperinmunes al coronavirus) atacan al SARS-CoV-2.
Fuente: Grifols.
EL PAÍS
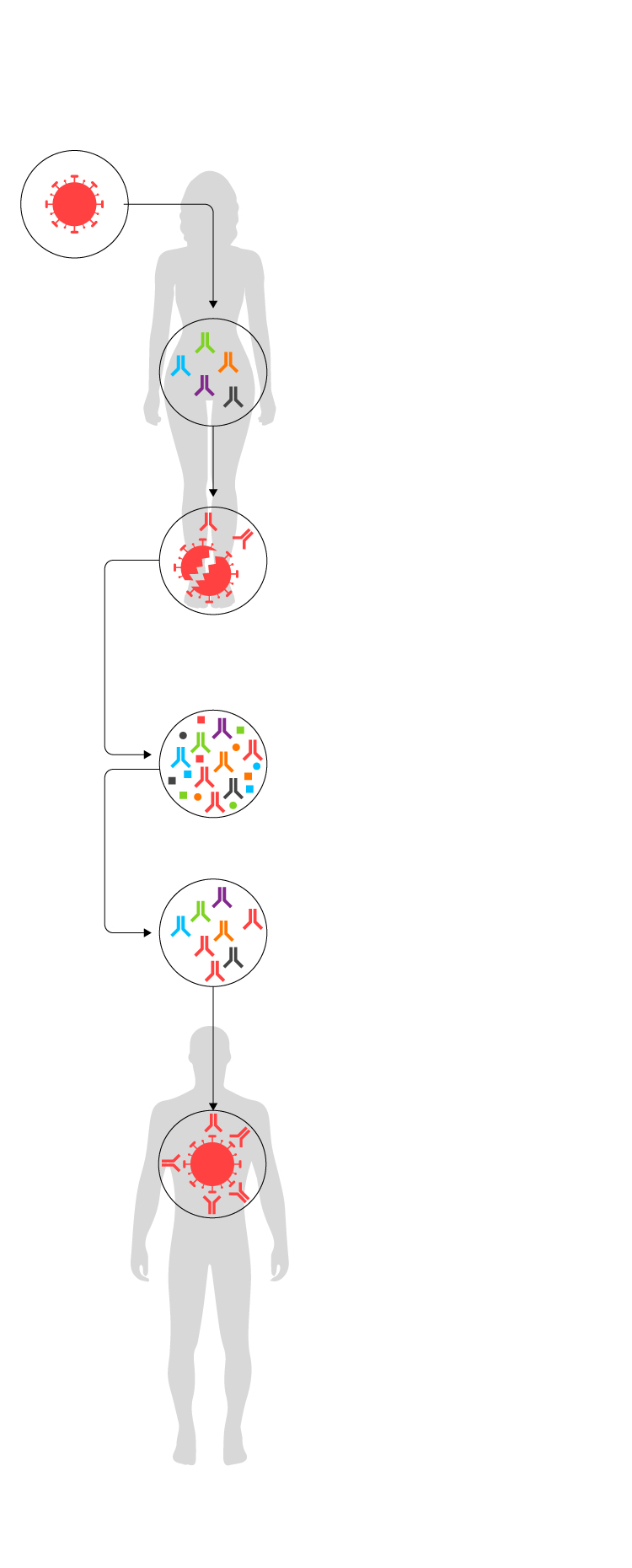
Un medicamento a partir del plasma de
donantes que han superado la Covid-19
SARS-CoV-2
1.
Una persona se infecta con el coronavirus.
2.
Menos de un 0,1% del líquido sanguíneo (el plasma) son inmunogloblinas, es decir, anticuerpos que tratan de combatir virus y bacterias.
3.
El organismo trabaja para crear un anticuerpo específico que sea capaz de destruirlo. El paciente se recupera de la enfermedad.
4.
Se extrae el plasma sanguíneo del paciente curado.
5.
Se realiza un proceso industrial para depurarlo en forma de medicamento.
6.
Se administra a una persona que no pueda combatir la enfermedad porque su cuerpo no es capaz de generar respuesta inmune. Los nuevos anticuerpos (inmunoglobulinas hiperinmunes al coronavirus) atacan al SARS-CoV-2.
Fuente: Grifols.
EL PAÍS
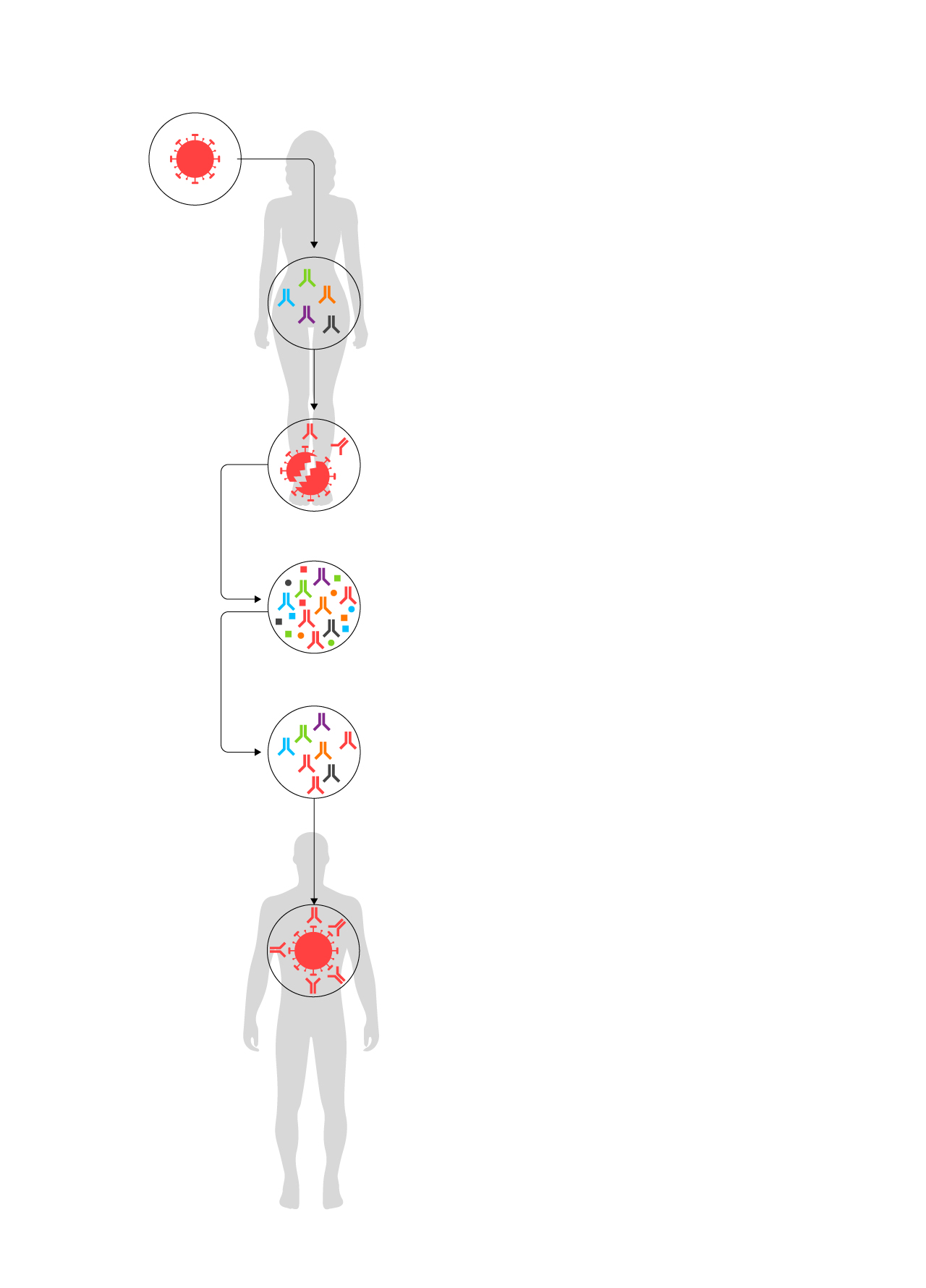
Un medicamento a partir del plasma de donantes
que han superado la Covid-19
SARS-CoV-2
1.
Una persona se infecta con el coronavirus.
2.
Menos de un 0,1% del líquido sanguíneo (el plasma) son inmunogloblinas, es decir, anticuerpos que tratan de combatir virus y bacterias.
3.
El organismo trabaja para crear un anticuerpo específico que sea capaz de destruirlo. El paciente se recupera de la enfermedad.
4.
Se extrae el plasma sanguíneo del paciente curado.
5.
Se realiza un proceso industrial para depurarlo en forma de medicamento.
6.
Se administra a una persona que no pueda combatir la enfermedad porque su cuerpo no es capaz de generar respuesta inmune. Los nuevos anticuerpos (inmunoglobulinas hiperinmunes al coronavirus) atacan al SARS-CoV-2.
Fuente: Grifols.
EL PAÍS
Grifols también ha ofrecido en EE UU su colaboración para realizar las transfusiones directas de plasma de pacientes recuperados de la infección. La multinacional española garantiza la limpieza del plasma con una tecnología basada en el azul de metileno, un colorante con gran afinidad por el código genético de los virus. Cuando se ilumina con luz visible, el azul de metileno desata una catarata de reacciones que destruyen los microorganismos.
“Aunque prometedor, el plasma de personas recuperadas no ha demostrado ser efectivo en todas las enfermedades estudiadas”, advierte la FDA
La multinacional ha afirmado en el mismo comunicado que está “trabajando en España en un ensayo clínico con plasma inactivado por azul de metileno de pacientes recuperados, colaborando con determinados centros de donación y hospitales públicos”, sin ofrecer más detalles por el momento.
Casadevall es optimista. En un artículo científico publicado en The Journal of Clinical Investigation ha analizado los precedentes históricos, como un estudio con 69 pacientes de ébola en Sierra Leona durante el brote de 2014. Los que recibieron sangre de supervivientes sufrieron una tasa de letalidad del 28%, frente al 44% en el grupo con el tratamiento rutinario. Otra investigación con 80 enfermos durante el brote de síndrome respiratorio agudo grave (SARS) en Hong Kong en 2003 mostró que cuanto antes se realizaba la transfusión de plasma, más mejoraba el pronóstico de los pacientes.
“Aunque prometedor, el plasma de personas recuperadas no ha demostrado ser efectivo en todas las enfermedades estudiadas”, advierte sin embargo la FDA. Casadevall cree que algunos de estos fracasos del pasado se deben a que fueron tratamientos experimentales a la desesperada. “Cuando se recurre al plasma de personas convalecientes, a menudo se utiliza demasiado tarde”, lamenta Casadevall, que recuerda que China ya anunció hace un mes que había comenzado un ensayo clínico con plasma de donantes que habían superado la Covid-19. “Los chinos hablan de buenos resultados preliminares, pero todavía no hay datos definitivos”, apunta el inmunólogo.
Puedes seguir a MATERIA en Facebook, Twitter, Instagram o suscribirte aquí a nuestra newsletter.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.




























































