Un hospital surgido de las cenizas
Cuando estalló la violencia en 2013, el centro sanitario de Bor fue saqueado Ya ha retomado su actividad, pero los recursos escasean
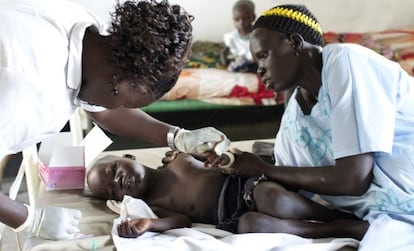
Mhol tiene dos años y cuatro meses. Ha sido ingresado en el hospital con desnutrición aguda y malaria, igual que la mayoría de los niños que ocupan la sala de pediatría. Cuando llegó tenía fiebres altas y convulsiones. Sentada en la cama número 16 está su madre, Yuol Abijok. Explica que su pequeño nació durante la guerra y que todos sus hijos son víctimas de ella. “Cuando todo comenzó, en diciembre, huí con mis tres hijos a Uganda y vivimos en un campamento de refugiados. Sobrevivir fue muy difícil: no teníamos suficiente comida y, debido a las fuertes lluvias, el campamento se inundaba a menudo, provocando enfermedades a los más pequeños”, recuerda.
El frágil sistema de salud de Sudán del Sur, pobre incluso antes de la crisis, ha empeorado después de que más de la mitad de los centros de atención médica fueran destruidos. Cuando la violencia comenzó a extenderse en el país, en diciembre de 2013, Bor fue una de las primeras ciudades en ser golpeada. De diciembre a enero del año siguiente, la ciudad cambió de manos varias veces entre las fuerzas gubernamentales y de la oposición, provocando que 70.000 civiles huyeran y acabaran refugiándose en campamentos dentro del país o en las fronteras vecinas. El hospital de esta ciudad fue saqueado y todo el personal y los pacientes huyeron.
El hospital de Bor, de paredes impregnadas en cal envejecida, presenta hoy una actividad moderada. En el interior del área pediátrica, Rosana prepara la comida para dos pacientes de 14 y 18 meses en una habitación impoluta de paredes de color ocre. Un gráfico explica a los enfermeros las dosis necesarias que tienen que suministrar en función de la edad y el peso del bebé. Debido a que muchas madres sufren también malnutrición y no pueden alimentar adecuadamente a sus recién nacidos, es necesaria una ayuda suplementaria. Sobre todo se utilizan los preparados F-100 (también conocido como la fórmula para ponerse al día) o el F-75 (denominado fórmula de arranque) con una mezcla de leche concentrada en polvo y otros ingredientes como cereales molidos o azúcar. El producto final tiene la apariencia de una harina fina que es rebajada con dos medidas de agua. Otro de los alimentos utilizados es el llamado Plumpy Nut, una pasta alta en proteínas realizada a base de cacahuetes y envasada en un sobre plástico.
El comodín de la experta
Mary Atit es la enfermera responsable en el área infantil del hospital.
¿Cómo llegaste hasta Bor?
"Yo nací en Jartum, la capital de Sudán. Ese fue un tiempo en el que todos formábamos parte de una misma estructura estatal. Mis padres me concienciaron sobre la suerte que estaban corriendo mis compatriotas en el sur así que, después de la independencia, llegué a Juba para trabajar como enfermera. Ahora llevo un año intentado no sólo curar las enfermedades, sino el odio enquistado. Yo soy de Sudán… ¿Pero y qué? Todos somos personas".
Como mujer, ¿puedes desarrollar tu trabajo sin problemas en tiempos inestables?
"Sé a lo que te refieres. Pero cuando la gente viene aquí lo hace porque viene con problemas, y muy serios, por lo que hasta el día de hoy no he tenido ningún tipo de situación en la que me haya puesto en peligro".
¿Cuál es la demanda más habitual de las madres que están aquí ingresadas?
"Lo creas o no, todas quieren amor. Que las abraces, hables… Que les cuentes historias bonitas… Es en estos espacios de intimidad donde observamos lo vulnerables que somos las personas durante crisis humanitarias como la que vive la región".
Leonor Mwangi también forma parte del personal del hospital del Bor. La enfermera voluntaria procedente de Kenia, que colabora con Médicos Sin Fronteras, lleva aquí desde el verano de 2014 y asegura que las condiciones de seguridad han mejorado debido al acuerdo de paz de agosto. “Pero los recursos para atender a los pacientes escasean. La mayoría presenta enfermedades tratables como la malaria, pero se mueren”.
Los índices de malaria, de hecho, son muy altos en todo el país, especialmente en las zonas limítrofes con las orillas del Nilo. Éste es el caso de Bor. A pesar de la insistencia en instalar redes mosquiteras y llevar ropa larga al caer el sol, Unicef ha registrado más de un millón de casos en todo el país. En principio, y con los tratamientos adecuados, la malaria podría dejar de ser una enfermedad mortífera. “Pero ésta no es la realidad en estas latitudes”, comenta Mary Atit, enfermera responsable en el área infantil del hospital de Bor y que lleva unos segundos con la mirada clavada en una caja de cartón vacía. “¿Sabes qué significa? Que no tenemos más pruebas rápidas para detectar la malaria…”, replica, enfadada, mientras se deshace de los guantes después de extraer la última muestra de sangre que ha analizado. El niño ha dado positivo.
El país ha presentado, tradicionalmente, una alta carga de enfermedades como la malaria, el sarampión, el cólera, el kala-azar, la diarrea acuosa aguda y las infecciones respiratorias. Tanto en Juba, la capital, como en Bor, se dieron 1.751 casos de cólera y 46 fallecimientos hasta octubre de 2015. El 24% de las muertes fueron de niños menores de cinco años. Aproximadamente el 80% de los servicios sanitarios están siendo atendidos por ONG y sólo un 20% por el Gobierno del país, según Unicef. Cuando la crisis estalló, muchas agencias de ayuda fueron forzadas a abandonar las zonas más castigadas por la violencia, por lo que quedaron desprovistas de cualquier tipo de asistencia médica.

El acceso a agua limpia y saneamiento adecuado es un derecho humano y uno de los pilares del desarrollo de cualquier país. Pero la realidad es que todavía un 86% de la población defeca al aire, lo que provoca enfermedades como la diarrea, el cólera o la hepatitis E. Aquí también se registran el 98% de los casos de la enfermedad de la lombriz de Guinea del mundo.
Otro desafío en materia de salud es el estado de las carreteras. Durante la época seca se pueden transitar aunque la inseguridad es un factor predominante. Cuando las lluvias anegan las redes de comunicación por tierra, las organizaciones internacionales y las ONG se ven obligadas a utilizar solo el transporte aéreo, una medida que encarece aún más los presupuestos para los dispositivos de emergencia.
Comodín del experto
Peter Agot es el responsable de los programas de nutrición en el hospital de Bor y trabaja para la ONG Save the Children. Es alto, delgado y de hablar pausado. La guerra le ha hecho perder, entre otras cosas, el estrés. "Llegué el 12 de mayo de 2014 y la situación era horrible. La guerra lo destruye todo… También las almas. En el hospital no había nadie, todos habían huido al otro lado del río o se ocultaban en el bosque. Aquí, en la ciudad, no había luz y no es una metáfora. Ahora la situación, aunque grave, está mejorando debido a que no hay guerra".
¿Cuáles son los principales desafíos tiene el hospital?
"No tenemos facilidades para desarrollar nuestro trabajo. Por ejemplo, cuando el cólera infectó a cientos de personas hace unas semanas, en el hospital tuvimos que dar prioridad a estos pacientes. Tuvimos que seguir trabajando bajo la sombra de los mangos y en las calles cercanas".
¿Por qué cree que la malnutrición debe ser un tema central en las agendas políticas?
"La gente piensa que la nutrición no es un conflicto, pero los que trabajamos en este sector sabemos que es una batalla diaria. Mucha gente no entiende la importancia de nuestros consejos porque son ignorantes, pero la malnutrición no es sino una de las aristas que presenta la pobreza. La educación combinada con inversión en recursos para que podamos tratarla y prevenirla es parte de la solución".
Archivado En
- Desnutrición
- Sudán del Sur
- Mortalidad materna
- Mortalidad infantil
- Malnutrición
- Maternidad
- Mortalidad
- Campos refugiados
- África subsahariana
- Refugiados
- Nutrición
- Hospitales
- Familia
- Víctimas guerra
- Cuidado corporal
- África
- Bienestar
- Asistencia sanitaria
- Demografía
- Estilo vida
- Medicina
- Sanidad
- Conflictos
- Salud
- Sociedad
- Planeta Futuro


























































