‘Insecticidas humanos’ contra la malaria
Un experimento español tratará de eliminar a los mosquitos que transmiten el paludismo administrando un fármaco a las personas que corren el riesgo de ser picadas por ellos


Muerto el perro se acabó la rabia. Y, si matamos a los mosquitos, terminamos con la malaria. Esta sería (a muy grandes rasgos) una de las máximas para acabar con una enfermedad de la que no sabemos cómo deshacernos. Hasta la fecha, el método más eficaz han sido las mosquiteras impregnadas de insecticidas, que por un lado protegen a las personas mientras duermen y por otro matan a los zancudos. A ellas se les atribuye el 70% de los seis millones de vidas que se han salvado en los tres últimos lustros en la lucha contra esta dolencia, que todavía mata cada año a más de 400.000 personas.
¿Y si las propias personas envenenaran a los mosquitos cuando son picadas? Esta es una idea que lleva rondando la cabeza de los investigadores desde hace varios años. Ya se han hecho decenas de experimentos en laboratorio que muestran que podría ser parte de la solución. Consiste en tomar ivermectina, un medicamento que funciona como veneno para el insecto. Los voluntarios, tras ingerirlo, alimentaban a mosquitos en laboratorios (dejándose morder, tal y como se aprecia en la foto que acompaña a este texto) y se ha comprobado cómo las facultades de los insectos se veían mermadas: perdían agilidad, su fertilidad se reducía y vivían menos. El zancudo muere unas horas después de picar a alguien que lo haya ingerido recientemente. Su supervivencia va a aumentando conforme más tiempo pasa tras la toma, pero días después es capaz de limitarla a alrededor de una semana, con lo cual no da tiempo a que el parásito de la malaria se desarrolle dentro de él, así que no la transmite.
EL NUEVO EXPERIMENTO CONTRA EL PALUDISMO
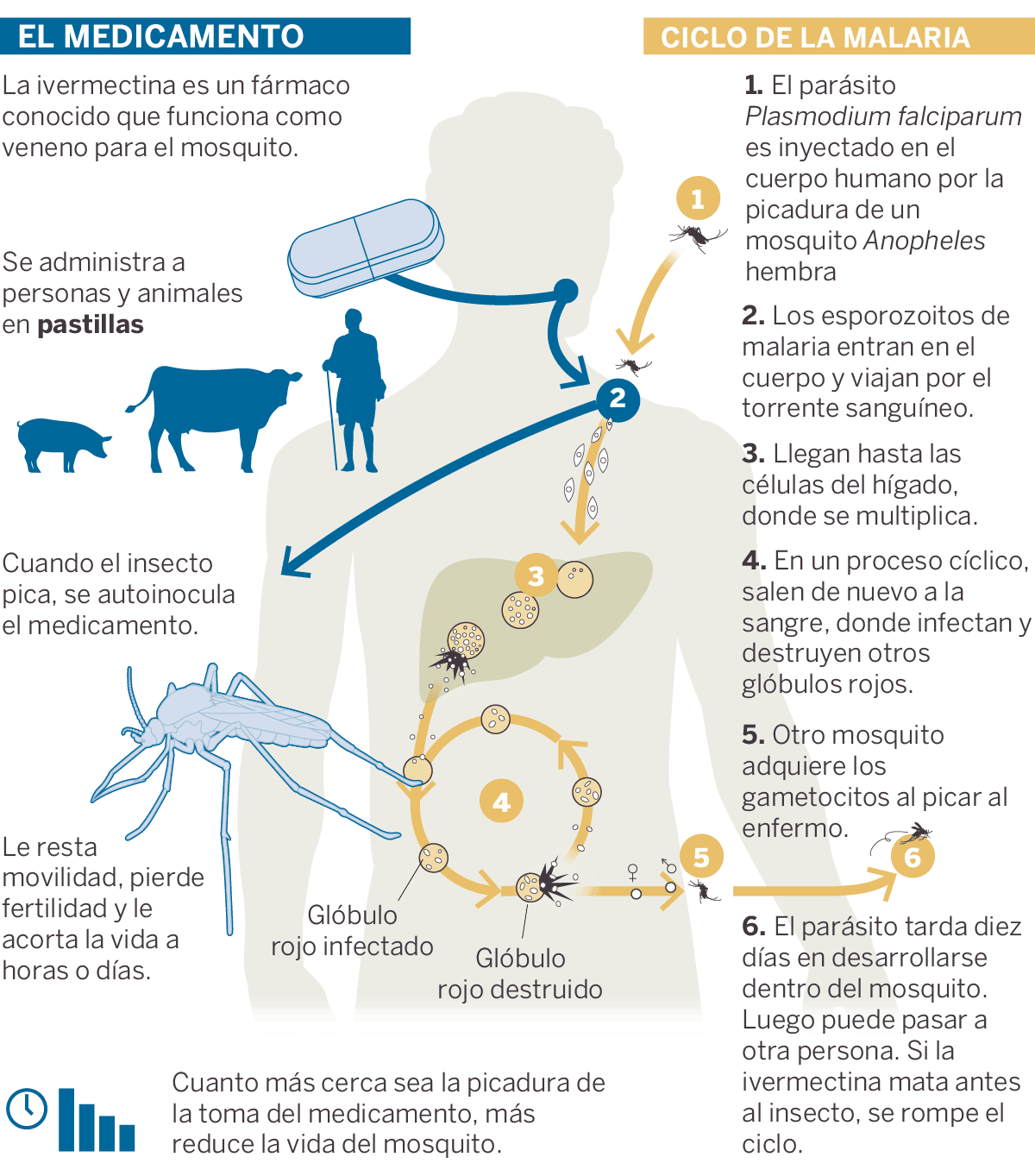
El segundo paso es más complicado. Consiste en salir del laboratorio, comprobar si esto funciona en condiciones reales y, lo que es más importante, medir si la incidencia del paludismo baja, ya que este es el fin último. El pasado marzo se publicaron los resultados de un experimento de campo realizado en Burkina Faso: participaron algo más de 2.700 personas y en las poblaciones donde tomaron el medicamento, los niños (que son los más vulnerables a la enfermedad) presentaron un 20% menos de casos.
El siguiente es llevar esta prueba a una escala mayor en condiciones reales. Lo harán investigadores del ISGlobal de Barcelona, un instituto de salud subvencionado por "la Caixa". Han conseguido una financiación de Unitaid de 25 millones de dólares (algo más de 22 millones de euros) para llevar el experimento a poblaciones de Mozambique y Tanzania donde viven unas 100.000 personas.
El proyecto, llamado Bohemia, “trata de demostrar que este método puede ser un complemento, no una sustitución, a las redes mosquiteras”, cuenta Regina Rabinovich, directora de la iniciativa para la eliminación de la malaria en ISGlobal. “La lucha contra el paludismo está estancada y tenemos que ir contra él con todo lo que tengamos, es una batalla multidisciplinar. Con este experimento queremos saber cómo reacciona el mosquito, el impacto que tiene el medicamento en diferentes especies, cómo lo administramos a tanta gente, cómo trabajamos con la industria para que lo fabrique a bajo coste”, añade la investigadora.
Durará dos años, dos fases en las que se administrarán tres tomas de ivermectina (una al mes) a la población (excepto niños menores de cinco años y embarazadas) y se estudiará si se reducen los casos de malaria. “El objetivo final, si se muestra efectivo, sería que la Organización Mundial de la Salud pueda recomendar esta práctica en los lugares endémicos de paludismo para seguir reduciendo las muertes que causa cada año”, explica Carlos Chaccour, que lidera el proyecto.
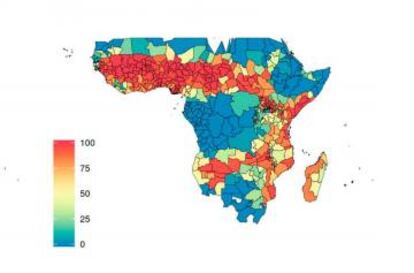
Además de las personas, también se suministrarán fármacos a animales. Los lugares de África más azotados por la malaria son típicamente agrícolas y ganaderos, donde la población vive muy cerca del ganado. Algunas especies de mosquitos se alimentan de animales, especialmente cuando las personas están protegidas por redes mosquiteras. Así que se convierten en otro foco de transmisión del paludismo. El pasado martes, estos mismos investigadores publicaron una investigación (ver mapa) que muestra cuáles son los lugares que más se beneficiarían de medicar al ganado con ivermectina para luchar contra la malaria. Para ello, han tenido en cuenta la incidencia de la enfermedad, la abundancia de animales y de Anopheles arabiensis, mosquitos que acostumbran a alternar en su dieta a humanos con otros mamíferos.
En total, además de las 100.000 personas que participarán en el estudio, se administrará el fármaco a unos 12.000 cerdos y vacas. Pero el mayor reto, desde el punto de vista logístico, es conseguir llegar a una población rural, dispersa y con unas costumbres y cultura que no tiene nada que ver con la de los investigadores. El experimento está lejos de limitarse a repartir unas pastillas y comprobar los resultados.
El primer experimento de campo usando ivermectina para matar a los mosquitos tras la picadura ha conseguido reducir la malaria en un 20% en niños
El ISGlobal tiene experiencia en una empresa similar. En 2016, implementó en Mozambique un programa llamado Maltem. Era muy similar: consistía en administrar un fármaco a la población, pero en lugar de matar al mosquito, pretendían acabar con el parásito de la malaria. La idea era que si las personas no lo portan, por muchos zancudos que les piquen, no tendrían nada que transmitir. Los resultados de este estudio todavía no son públicos, pero Rabinovich adelanta que “son prometedores”.
Los investigadores ya saben los enormes retos de desarrollar una administración masiva de medicamentos (DMA, por sus siglas en inglés). El componente social es casi tan crucial como el científico. Es preciso recorrer aldea por aldea, ganar la confianza de sus habitantes, implicar a los lugareños para que la mayor parte de ellos tomen unas dosis de este fármaco, que aunque es un veneno para los mosquitos, se han mostrado completamente seguras en humanos. De hecho, se usa regularmente para tratar otras enfermedades endémicas en África, como la oncocercosis y la filariasis linfática. “Trabajamos con 400 microgramos por kilo de peso, lo que marca la etiqueta europea. Se han realizado experimentos con mayores cantidades, que son más efectivas y también teóricamente seguras, pero son todavía experimentales”, matiza Chaccour. Con una población tan grande han preferido ser conservadores para evitar efectos secundarios.
La DMA no comenzará hasta enero de 2021. En este año y medio, los investigadores tienen la tarea de que todo esté a punto: desde los permisos a los protocolos de actuación, pasando por la contratación de personal local.
Puedes seguir a PLANETA FUTURO en Twitter y Facebook e Instagram, y suscribirte aquí a nuestra newsletter.


























































