Atrapados en la tecnología
La medicina permite mantener con vida a personas que ya no tienen curación. Muchos enfermos mueren mal en España, víctimas de la obstinación terapéutica

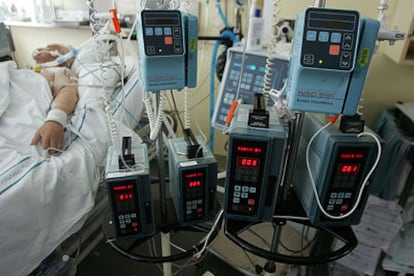
En España se muere mal por falta de cuidados paliativos, pero también hay pacientes que mueren mal por exceso de tecnologías médicas. "Demasiados enfermos terminales mueren todavía con el suero puesto y esperando una analítica, o entubados en un servicio de urgencias", afirma Antonio Sacristán, oncólogo del equipo de cuidados paliativos del centro de salud Jazmín, de Madrid. Es lo que muchos especialistas denominan "encarnizamiento terapéutico", aunque los expertos en bioética prefieren la expresión "obstinación terapéutica". Se produce cuando se aplican tratamientos fútiles que no sólo no aportan ningún beneficio, sino que pueden añadir sufrimiento. Y es una de las más crueles paradojas de la medicina tecnológica, porque nunca había tenido tanta capacidad de intervención como ahora, pero nunca había podido hacer tanto daño cuando no está justificada.
"Incluso en la muerte presentada como heroica, la del Papa, al final hay que tomar decisiones. Juan Pablo II fue sometido a intervenciones como la traqueotomía, que podríamos considerar de obstinación terapéutica, pero al final se decidió no ingresarle de nuevo y dejarle morir en el Vaticano", sostiene Pablo Simón Lorda, profesor de la Escuela de Salud Pública de Granada.
"Conozco familias que llevan años con un enfermo de Alzheimer encamado, lleno de llagas, que intuyen que algo no va bien, pero no se atreven a quitarle la sonda porque eso también les parece mal, lo cual añade mucha angustia al dolor que supone ver cómo se deteriora alguien a quien quieres", dice Fernando Marín, médico de Encasa, una entidad de Madrid que ofrece cuidados paliativos domiciliarios. "Lo peor es comprobar que mi madre no me reconoce, que no percibe el amor con que la cuido", dice la hija de una enferma de Alzheimer. "A esta paciente", sostiene Marín, "lo humanitario sería no tratarle con antibióticos la próxima neumonía que contraiga. Y no sería una eutanasia". La hija está de acuerdo. Cada vez hay más enfermos que, sabiendo que no tienen curación, piden que no se les intube y ése es un derecho que tienen reconocido por ley.
La medicina permite rescatar de la muerte a muchos pacientes, pero en no pocas ocasiones es una batalla pírrica. El problema es que cuando los médicos comienzan su intervención no saben cómo terminará. Y ocurre con frecuencia que después de ganar la batalla contra la muerte, lo que queda es un cadáver que respira. Se les plantea entonces el problema de desandar lo andado, lo que en términos médicos se denomina limitación del esfuerzo terapéutico (LET).
Es impresionante lo que se puede llegar a hacer para mantener a un paciente con vida: respiración asistida, traqueotomía, conexión a un riñón artificial, reanimación en caso de parada respiratoria, hidratación y alimentación por sonda e incluso, si es necesario, mediante un tubo directo al estómago a través de la pared intestinal. Estas medidas de soporte vital no tienen un beneficio terapéutico directo. Su objetivo es restablecer funciones orgánicas, pero cuando el deterioro orgánico es irreversible, mantenerlas sólo significa prolongar la agonía.
Terry y Jonny
La limitación del esfuerzo terapéutico no es eutanasia, sino una buena práctica médica. Y se hace todos los días. Pero es uno de los ámbitos en que se observa mayor variabilidad asistencial. Porque es mucho más fácil poner que quitar. "La mayoría de las unidades adoptan la decisión por consenso", explica José Eugenio Guerrero, jefe de medicina intensiva del hospital Gregorio Marañón, de Madrid.
El soporte más difícil de retirar es el nutricional, por su alto valor simbólico. Lo que a muchos les ha inquietado del caso de Terri Schiavo es la idea de que la dejaban morir de hambre. Pero Terri no sentía hambre ni podía saber que moría de hambre. Terri era una persona muerta en un cuerpo vivo. Nada más. "Estos estados vegetativos a veces son impresionantes, porque el paciente abre los ojos y parece que te mira. Pero no te ve. Ni te conoce, ni tiene sentimientos. Eso está bien demostrado", aclara Pablo Simón Lorda. Otra cosa es el síndrome de enclaustramiento, que es el caso contrario: el del paciente que tiene conciencia, pero no puede expresarla. Lo que le ocurre al protagonista de la película Jonny cogió su fusil, de Dalton Trumbo. Jonny es una persona viva en un cuerpo muerto. Y sufre lo indecible.
Excepto en los casos de muerte cerebral, no hay consenso entre los profesionales sobre cuándo hay que desconectar. Un estudio encargado por el Comité de Bioética del hospital de Bellvitge a Antonio Díaz-Prieto y Federico Garrigosa concluye que si los facultativos responsables del enfermo en estado crítico llegan a la conclusión razonable, previa deliberación, de que el tratamiento es fútil, debe plantearse la retirada de todo el soporte vital.
Una decisión difícil
Pero en las unidades de cuidados intensivos se han de tomar a veces decisiones terribles. En noviembre de 2003 ingresó en la del hospital Gregorio Marañón una joven de 28 años, hija única, con un brillante historial académico. La noche anterior se había acostado con sensación febril y una ligera lumbalgia y se había despertado con intenso malestar general y manchas púrpura en la cara. Cuando llegó al hospital, poco después, las manchas cubrían todo el cuerpo y se le estaban gangrenando los brazos y las piernas.
El diagnóstico no ofrecía dudas: sepsis meningocócica, una meningitis fulminante que infecta todo el organismo. En pocas horas la enferma entró en fracaso multiorgánico. Tras someterla a una sedación profunda, los médicos lograron por fin estabilizarla. Se planteó entonces la terrible decisión: "Para salvarle la vida había que amputarle los brazos y las piernas", recuerda José Eugenio Guerrero. Como la enferma estaba inconsciente, pidieron el consentimiento de los padres. Pero éstos lo negaron. Tajantemente. Estaban convencidos de que su hija no querría vivir en esas condiciones y tampoco ellos querían verla sufrir el resto de sus vidas. Además, ellos ya eran muy mayores; vivirían diez, tal vez quince años más. ¿Quién iba a cuidarla cuando murieran?
El equipo debatió en profundidad el caso. Algunos de sus miembros defendían que muchos tetrapléjicos al principio quieren morir, pero luego se adaptan. Los padres, sin embargo, no cambiaron de opinión. El equipo acordó entonces pedir el veredicto del comité de ética y considerarlo vinculante. La cuestión era si dejaban que la joven muriera o pedían el amparo judicial para amputarle los miembros. El comité de ética emitió su veredicto: que se respete en todos sus extremos la decisión de la familia. La joven murió 29 días después del ingreso.
El caso fue publicado por uno de los médicos, Eduardo Palencia, en la Revista Electrónica de Medicina Intensiva y ha dado lugar a un interesantísimo debate (http:/remi.uninet.edu/2003/11/cp02.htm), en el que han participado facultativos de toda España. Eduardo Palencia se reserva para el final y expresa así sus dudas: "Se tomó una de las dos decisiones posibles, no sé si la mejor o la peor, pero sí la que era irreversible. (...) Las amputaciones eran la única opción que permitía ganar tiempo. Si verdaderamente quería morir podía hacerlo más adelante, administrando sedantes y analgésicos, o suspendiendo cualquier medicación prescrita", argumenta.
Es cierto, pero también cabía la posibilidad de que acabara en la situación de Ramón Sampedro, prisionera de un cuerpo mutilado y sin poder recibir ayuda para morir porque cualquiera que se la prestase podría ser condenada por ayuda al suicidio.
Morir en intensivos
En todos los hospitales hay casos parecidos. En la unidad pediátrica de intensivos del complejo Juan Canalejo, de La Coruña, por ejemplo, hay ingresada una niña con sepsis meningocócica a la que se han amputado ambas piernas por encima de la rodilla, la mano izquierda y varios dedos de la derecha. Y hace poco se salvó a otro joven de 29 años, a costa también de amputarle los dos brazos y las dos piernas. "Hoy se dan estos casos de gran invalidez porque ahora los salvamos. Antes morían en unas horas y no se planteaba ningún dilema ético. El problema está en que les salvamos cuando ellos no pueden decidir, porque están en coma, si les merece la pena sobrevivir. Muchos se adaptan. Pero otros no", reflexiona Daniel Vilela, intensivista del Juan Canalejo.
Cuando el equipo llega a la conclusión de que no hay salida, es el momento de empezar a desconectar. La situación más dramática se produce en los casos de pacientes jóvenes que llegan con politraumatismos severos y el equipo lucha denodadamente por salvarles, pero lo único que consiguen es que queden en un estado vegetativo. "Cuando luchamos es porque estamos convencidos de lo podemos rescatar", sostiene Teresa Tabullo, intensivista del mismo hospital. "A veces ocurre que sólo uno de los facultativos ve posibilidades. Entonces, el conjunto del equipo le apoya para que lo intente. La decisión de abandonar se adopta por unanimidad", añade.
"Pero ahora también ingresan en intensivos pacientes incurables de cáncer que si remontan la crisis, pueden vivir un tiempo", apostilla Vilella. "Pero a veces su situación empeora. Y hay hospitales en que, cuando un paciente ya no tiene posibilidades, en lugar de desconectarle el respirador, le hacen una traqueotomía y lo pasan a planta, sólo con la finalidad de rebajar su estadística de mortalidad. El precio es prolongar la agonía y añadir un sufrimiento innecesario".
Vilela es un profesional reconocido por la componente humanista con que ha ejercido la profesión. Ahora observa que las nuevas generaciones son más intervencionistas e incurren más en una medicina defensiva, en la que se realizan pruebas y terapias innecesarias sólo para blindarse ante una posible reclamación.
"Los médicos estamos entrenados para curar. Nos cuesta aceptar que la medicina tiene un límite. Por definición, si un enfermo ingresa en intensivos es porque está tan grave que puede morir, pero también puede vivir", dice Tabullo. "Pero tan importante como saber luchar es saber parar", añade su compañera, Rita Galeiras. Las dos recuerdan con satisfacción a aquel chico de 25 años que había sido atropellado cuando iba en bicicleta. Ingresó con politraumatismo muy severo, fallo multiorgánico y una presión intracraneal próxima a la muerte cerebral. Estuvo en coma varios meses, pero un día despertó, recuperó todas sus funciones y se fue del hospital en bicicleta.
Todos los intensivistas tienen en la recámara emocional imágenes como ésta, que les reconfortan de la dureza de su trabajo. "Cuando quitas el tubo, no es agradable", dice Galeiras. "Salvo en la muerte cerebral, la parada cardiorrespiratoria no se produce enseguida. Para la familia, ese momento es un horror". Ellas tratan de aliviarlo cuanto pueden. El sábado anterior a la entrevista habían retirado la respiración a un paciente con sepsis generalizada. Tenía 50 años y su mujer y sus hijas estuvieron con él hasta el último aliento. Al día siguiente enviaron una carta al equipo: le agradecían infinitamente "la parte ritual y humana de la despedida".
Bebés condenados a sufrir
No es ésta la sensación con la que salieron de un hospital del área de Barcelona de adscripción religiosa los padres de un bebé de cuatro meses con una malformación congénita que le ataba de por vida a un respirador y le había dejado como secuela una severa deficiencia mental. Los padres sabían que la esperanza de vida era de tres años como mucho y en penosísimas condiciones. Los médicos recomendaron retirar los soportes vitales. Los padres accedieron. Pero de repente surgió un problema imprevisto: el comité de bioética no daba su visto bueno porque uno de los miembros sostenía que debía aplazarse la decisión un año.
Algunos médicos del equipo se ofrecieron a los padres para ayudarles, pero no en el hospital. Tras muchas dudas y un sufrimiento enorme, los padres pidieron el alta voluntaria, llevaron al niño a casa y buscaron un médico ajeno al centro que accediera a retirar los soportes vitales. Lo consiguieron. Pero al dolor de perder un hijo se añadió en este caso la angustiosa gestión de su muerte.
Si hay un ámbito en el que "el imperativo tecnológico" y el furor curandi puede hacer estragos es el de los neonatos. Porque cada vez se salvan niños más prematuros y de peso más bajo (hasta 400 gramos), pero muchas veces a costa de dejarlos de por vida con terribles secuelas.
El problema es que, en el primer momento, lo que el médico se plantea es salvarle la vida. El precio viene después. Los pediatras son muy conscientes de este problema y por eso la limitación del esfuerzo terapéutico es cada vez más frecuente. La Sociedad Española de Neonatología realizó en 2002 un estudio, coordinado por Juan Carlos Tejedor Torres, del hospital general de Móstoles, para averiguar cómo se aplica en 15 hospitales españoles. Para ello se estudiaron 330 bebés fallecidos, que habían ingresado en el servicio de neonatología en estado crítico.
Se retiró el soporte vital a 171 bebés (52%), de los cuales sólo dos sobrevivieron, pero con graves secuelas. En 80 de los niños fallecidos la limitación consistió en no iniciar ningún tratamiento. Entre los criterios relevantes que motivaron la decisión figuran el mal pronóstico vital (79,5% de los casos), la mala calidad de vida actual (37%) y la mala la calidad de vida futura (48%).
En este caso se había practicado la limitación terapéutica en la mitad de los casos, pero en la revisión bibliográfica los autores observaron una oscilación de entre el 14% y el 86%, lo cual indica la enorme variabilidad que hay. Eso significa que si alguien tiene un hijo con graves malformaciones congénitas en un hospital remiso a aplicarla, tiene muchas más posibilidades de volver a casa con un bebé altamente discapacitado física y mentalmente, un bebé que sufre. El estudio sólo analiza lo ocurrido con los niños fallecidos. Deja sin responder, por tanto, en cuántos de los niños que sobrevivieron con gravísimas secuelas hubiera estado indicada una limitación del esfuerzo terapéutico.
Técnicamente posible, éticamente dudoso
A veces, ante una situación terminal, son los propios pacientes o sus familias quienes piden medidas extraordinarias."En realidad, estamos muy poco preparados para morir, por eso muchas veces se entra en una dinámica de hiperactuación cuyo único propósito es calmar la angustia de la familia ante la muerte", explica Josep María Sans, geriatra del área de Terrassa (Barcelona). Javier Barbero, psicólogo clínico de Madrid, considera que el riesgo de ser víctima de encarnizamiento terapéutico es mayor en las clínicas y hospitales privados que en los públicos. "Las privadas tienen un interés objetivo en aplicar técnicas y tratamientos, y entre ellos hay mucha intervención fútil. Los pacientes terminales son más vulnerables a las falsas expectativas, precisamente porque no tienen curación".
"No todo lo técnicamente posible es éticamente admisible", añade Barbero. Cuando una sola toma de quimioterapia cuesta 5.000 euros y el tratamiento estándar es de seis a ocho tomas, es difícil distinguir dónde termina el interés del paciente y dónde comienza el beneficio de la organización. "Intentar salvar vidas y además ganar dinero son dos objetivos que pueden ser muy legítimos, pero a veces entran en conflicto con el interés del paciente incluso sin que él llegue a saberlo", añade. Algunas clínicas realizan una resonancia magnética a sus pacientes de cáncer cada quince días. Pablo Sastre, médico y concejal de Miraflores de la Sierra, recuerda una paciente que tenía en su casa una pila de resonancias de un metro de altura.
Una paciente oncológica de Madrid, con metástasis en los huesos, fue a una clínica privada de adscripción religiosa para pedir una segunda opinión, pues su oncólogo le dijo que probablemente tendrían que amputarle una pierna. Lleva gastados 11 millones de pesetas y el futuro de su pierna sigue en el aire, pero lo que más le molesta a esta paciente no el dinero gastado: es que la persona que acudió a su habitación, se supone que a darle ayuda emocional, la sometió a un interrogatorio que incluía preguntas como si estaba separada y si había abortado.
Consentimiento informado
En cualquier caso, tanto para iniciar un trataminto como para retirarlo, el consentimiento informado es un elemento esencial. Y a veces hay que vencer la conspiración del silencio. Marc Antoni Broggi, jefe del servicio de cirugía general y miembro del comité de bioética del hospital Germans Trias i Pujol de Badalona, sostiene que se ha de decir al paciente la verdad, pero de forma culturalmente adaptada. "Se trata de aplicar, también en la información, el principio de no maleficencia. Y si es un enfermo incurable, hay que preguntarle cómo quiere que le traten, pero al principio, no al final". El consentimiento puede ser oral y con que conste en la historia clínica es suficiente, según Broggi. "El escrito debe reservarse sólo para intervenciones graves. Porque la relación con el paciente se resiente mucho si hay que estar interponiendo papeles a la firma constantemente. Eso supone introducir elementos burocráticos y de desconfianza en una relación que, para ser beneficiosa, ha de basarse en la confianza".
El médico ha de conducir el proceso, decidir sobre las cuestiones que son técnicas y ofrecer al paciente o a su familia los elementos para una decisión informada y no culpabilizadora. "No debe confundirse el consentimiento informado con un formulario. Pero tampoco es un mero trámite. Si en la historia clínica no consta nada sobre el consentimiento o sobre las preferencias del paciente, no está bien hecha", sostiene Pablo Simón Lorda. El problema es que muchas veces no queda mucho espacio para la comunicación. "El uso de la tecnología ha cambiado la forma de tratar a los enfermos y ha deshumanizado la relación con el paciente", añade Fernando Marín. "Ahora, el trabajo más importante de los médicos es interpretar datos".