El taller está dentro del cuerpo
El CNIO logra generar por primera vez células madre embrionarias en un ratón vivo Son de una extraordinaria versatilidad La técnica apunta a la reparación interna de órganos
Desde que en 2006 se consiguió reprogramar simples células adultas de la piel para transformarlas en células madre iPS, tan versátiles como las células madre embrionarias, este procedimiento siempre se había realizado en el laboratorio. Un equipo del Centro Nacional de Investigaciones Oncológicas (CNIO) ha demostrado, por vez primera, que el proceso de retrasar el reloj de las células adultas (reprogramarlas) para convertirlas en iPS se puede provocar también en el organismo de un ser vivo adulto, en este caso un ratón. El trabajo, que publica Nature, presenta otros dos aspectos de una extraordinaria relevancia. Por un lado, estas células madre obtenidas en ratones tienen mayor capacidad de diferenciación (de convertirse en distintos tejidos) que las obtenidas en el laboratorio. Por otro, aunque esta nueva técnica no tiene impacto terapéutico directo, permite pensar, cara a un futuro aún lejano, en un ilusionante objetivo: que sean los propios órganos lesionados los que puedan producir células madre para regenerarse.
“Es un trabajo excepcional”, reflexiona Juan Carlos Izpisúa, director del Centro de Medicina Regenerativa de Barcelona (CMRB) e investigador y profesor del Instituto Salk de California. “Abre una nueva etapa para la medicina, la búsqueda de estrategias que nos permitan regenerar órganos y tejidos de una forma similar a los procesos naturales”.
El artículo, llamado a hacerse un importante hueco en el extraordinariamente competitivo mundo de la investigación con células madre, no podía haber llegado en un momento más oportuno. No solo porque sirve para reivindicar el trabajo de un prestigioso centro de investigación como es el CNIO, que en los últimos meses ha debido más su presencia en los medios a las dificultades económicas por las que atraviesa. Sino porque sirve para revalorizar el trabajo de los científicos españoles en un entorno de reducción sin precedentes de la inversión pública en I+D+i, de despidos, impagos y huida al extranjero de las generaciones más jóvenes ante la falta de expectativas en España.
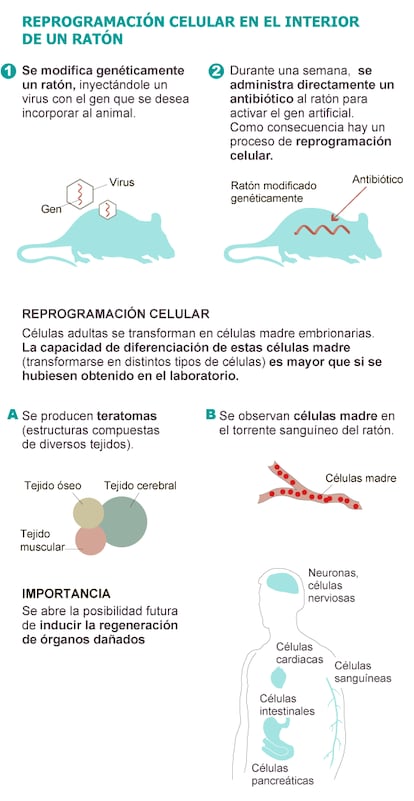
El trabajo del grupo de Manuel Serrano, director del programa de Oncología Molecular del CNIO, parte de la técnica que le permitió al investigador japonés Shinya Yamanaka obtener células madre iPS en 2006 y el Nobel en 2012.
Yamanaka reprogramó las células adultas introduciendo en ellas cuatro genes característicos de la etapa embrionaria, de forma que, al activarse, devuelven a la célula a un estadio prácticamente igual al de una embrionaria, convirtiéndola en la famosa iPS (induced pluripotent stem cells o células de pluripotencia inducida). Serrano ha usado la misma combinación de genes, el llamado cóctel Yamanaka, pero le ha dado varias vueltas de tuerca, con unos resultados sorprendentes e inesperados.
El equipo del investigador español diseñó un ratón al que introdujo un gen artificial que, en respuesta a la administración de un antibiótico —tetraciclina— se activa y produce el mismo efecto que el cóctel de las cuatro proteínas de Yamanaka.
Hitos de las células madre embrionarias

1. Noviembre de 1998. James Thomson, de la Universidad de Wisconsisn aisla por primera vez las células embrionarias humanas. El trabajo mostró que si se cultivaban, eran capaces de reproducirse indefinidamente en el laboratorio y, en ciertas condiciones, convertirse en cualquiera de los cientos de tejidos distintos que forman el cuerpo humano.
2. Agosto de 2006. Científicos estadounidenses consiguen obtener células madre embrionarias sin la necesidad de destruir los embriones para obtenerlas ante la negativa del Gobierno estadounidense de destinar fondos públicos para experimetar con este material biológico.
3. Noviembre de 2007. El profesor de la Universidad de Tokio Shinya Yamanaka demuestra que es posible transformar en el laboratorio células adultas de ratón en células madre con características embrionarias, las llamadas iPS o células de pluripotencia inducida. Un año más tarde lo consiguió también con células humanas. En 2012 obtuvo el premio Nobel por la importancia de estos trabajos.
4. Septiembre de 2010. El hospital Northwestern Medicine, en Chicago, es el primero en diseñar un ensayo clínico con células madre embrionarias humanas. La terapia se aplica a una persona con una lesión medular.
5. Mayo de 2013. Un grupo de científicos estadounidenses consigue crear células madre embrionarias clonadas a partir del ADN de un adulto. De ellas se podrían desarrollar cultivos y diferenciarlos en distintos tipos de tejidos.
6. Junio de 2013. Las autoridades sanitarias japonesas autorizan el primer ensayo clínico del mundo con células madre iPS (de pluripotencia inducida). Los científicos pretenden crear con ellas retinas para implantarlas en personas ciegas con degeneración macular.
7. Julio de 2013. Investigadores japoneses crean minihígados vascularizados a partir de células iPS.
8. Julio de 2013. Un grupo austriaco desarrolla microcerebros humanos de cuatro milímetros con células madre de pluripotencia inducida.
La intención original de Serrano no era generar células madre iPS en el interior de los roedores, sino algo “mucho más prosaico”, como traslada a este diario. Buscaba una forma sencilla de obtener células madre embrionarias. Y la forma de conseguirlas era extraer las células de los ratones con el genoma modificado, bañarlas en una placa de laboratorio con el antibiótico y generar fácilmente cultivos de células iPS.
Pero en un momento dado, le surgió la duda. ¿Qué sucedería si se administraba el antibiótico directamente al ratón modificado genéticamente y no a los cultivos de sus células? “Sinceramente, no confiábamos en que las células se fueran a reprogramar dentro del ratón”, traslada el investigador. “No creíamos que funcionara”, insiste. Pero funcionó.
Los ratones modificados de Serrano bebieron el antibiótico diluido en agua durante una semana. Al poner en marcha el mecanismo descrito por Yamanaka y adaptado por el CNIO, los investigadores observaron que células adultas de los ratones perdían sus características y adquirían rasgos de células embrionarias “que no existen en los organismos adultos”, destaca Serrano. Las células adultas retrocedían en su desarrollo evolutivo hasta convertirse en células madre embrionarias en múltiples tejidos y órganos.
Este cambio de dirección, como subraya María Abad, la primera firmante del artículo, “nunca se ha observado en la naturaleza”. Y añade: “Hemos demostrado que podemos obtener células madre embrionarias también en organismos adultos, y no solo en el laboratorio”.
Tras desprogramarse y transformarse en células madre, las células se replicaban de forma descontrolada y desordenada en el interior del cuerpo de los roedores dando lugar a una especie de masa compuesta de diferentes tejidos (cerebral, muscular, óseo, intestinal...). Una especie de embrión desorganizado denominado teratoma.
La importancia de estas estructuras pseudoembrionarias que aparecían por decenas en el tórax y en el abdomen no está en su utilidad clínica. Ninguna terapia puede pasar por provocar teratomas. Lo relevante es que de esta forma quedaba patente la elevada capacidad de diferenciación de las células madre generadas en el interior de los ratones. Estas estructuras no solo contenían células derivadas del desarrollo del embrión (de las tres capas que lo conforman), sino incluso de tejidos externos al embrión, como es el caso del saco vitelino.
Además, los investigadores del CNIO detectaron células madre en el torrente sanguíneo de los ratones tratados.
En ambos casos —tanto en los teratomas como en la sangre— las células madre obtenidas presentaban unos estadios embrionarios aún más tempranos que las células producidas mediante la técnica de Yamanaka. Es decir, habían retrocedido a un nivel más primitivo, por lo que presentaban una mayor facultad de diferenciación en distintos tipos celulares. Contaban con características de embriones humanos de tan solo 72 horas de gestación y 16 células, que en la jerga se denominan rasgos totipotentes.
Estas características de indiferenciación tan elevadas “nunca se habían generado en el laboratorio”, según los autores. “Estos datos nos indican que nuestras células madre son mucho más versátiles que las células iPS de Yamanaka”, insiste Serrano. La contrapartida de esta facultad es que las células son más difíciles de controlar cuando llega el momento de convertirlas en tejidos concretos. El objetivo de la medicina regenerativa consiste en curar órganos dañados a través de células sanas. La materia prima de este enfoque terapéutico son las células madre, por su capacidad de convertirse en cualquiera de los más de 100 tipos celulares. Los especialistas aspiran a poder manipular estas células desprogramadas para convertirlas en células sanas de hígado, corazón o páncreas con las que tratar insuficiencias hepáticas, infartos o diabetes. O incluso desarrollar en el laboratorio órganos completos de repuesto para sustituir a los enfermos. En ambos casos, la condición inicial es que existan células madre de fácil acceso y gran capacidad de diferenciación.
Las células iPS cumplen, en general, estas condiciones de versatilidad. Y, además, no plantean los problemas éticos que sí presentan las células madre embrionarias humanas.
El fin último es lograr células sanas de hígado o corazón para tratar insuficiencias
Por ello, los investigadores del CNIO plantean que la nueva fuente de células madre que han descrito puede constituir una fuente alternativa a las que se obtienen en el laboratorio para la investigación en medicina regenerativa. “Nuestras células madre sobreviven también en cultivos fuera de los ratones”, apunta María Abad.
Pero existe otra futura aplicación terapéutica más atractiva, aunque su aplicación se muestra mucho más remota. Se trataría de aprovechar la capacidad de crear células madre dentro del cuerpo para inducir la regeneración endógena en un área dañada.
En los procesos naturales de regeneración, las células sanas dirigen a las células reparadoras. En el trabajo de los investigadores españoles, como explica Serrano, la diferenciación inducida en las células adultas era tan alta que las células madre eran insensibles a las señales del entorno y desarrollaban teratomas.
Uno de los próximos objetivos de los investigadores del CNIO consiste en determinar si existe un grado de diferenciación que permita a las células madre interactuar con su entorno y reparar por sí mismas, desde dentro, el tejido lesionado. “Vamos a provocar daños en ratones, un infarto por ejemplo, y administrar menos medicación, de forma que exista un menor grado de reprogramación celular”, comenta el investigador. “Queremos observar si esas células menos diferenciadas pueden dar lugar a cardiomiocitos que mejoren la función cardiaca”.
Este cambio de concepto, el de inducir la regeneración terapéutica en lugar de crear tejidos de repuesto en el laboratorio, evitaría riesgos derivados de las intervenciones quirúrgicas a las que se deberían someter los pacientes para recibir los órganos y tejidos reparadores. O accidentes en la manipulación de los cultivos, entre otros aspectos.
Abad: "Demostramos que podemos obtenerlas en organismos
El grupo de Serrano no es el primero en plantear este enfoque. Un trabajo del Centro de Medicina Regenerativa de Barcelona y el Instituto Salk anunció hace dos meses una nueva fórmula para generar iPS en el laboratorio. En lugar de la receta Yamanaka (que consiste en despertar cuatro genes activos en la etapa embrionaria, dos de los cuales inducen a la formación de tumores), este grupo desarrolló un cóctel distinto que pasaba por alterar otros siete genes que ya están activos en las células adultas. Ello abría la posibilidad de reajustar la expresión de estos genes dentro del cuerpo para que generaran células madre reparadoras en los propios tejidos. La misma idea de la regeneración endógena de órganos planteada por Serrano.
Todos estos planteamientos de la medicina regenerativa suenan aún a ciencia ficción. Y lo son. Aunque cada vez menos. Japón aprobó en junio el primer intento de llevarlos a la práctica. Autorizó un ensayo para crear retinas con células iPS para implantarlas en ciegos con degeneración macular.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.


























































