“No trabajaría en entornos donde se atiende según el dinero del paciente”
Tomás Gómez Cía cree que si hay que priorizar, la asistencia es lo más importante
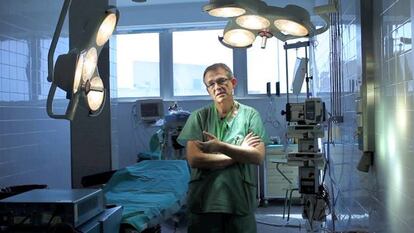

Tomás Gómez Cía (Pamplona, 1958) ha vivido la transformación del sistema sanitario público. Llegó a Sevilla hace 30 años, cuando imaginar un trasplante facial como el que dirigió hace dos años era osado hasta para el cine. Hoy dirige la Unidad de Gestión Clínica de Cirugía Plástica y Grandes Quemados del hospital Virgen del Rocío de Sevilla y confía en que, con "una buena gestión", el sistema es sostenible.
Pregunta. ¿Cómo era el sistema sanitario y el hospital Virgen del Rocío que encontró cuando llegó a Andalucía hace más de 20 años? ¿En qué ha cambiado?
Respuesta. No tenía nada que ver. El Hospital General tenía habitaciones de seis camas con un baño para toda la planta, 60 pacientes. Yo estudié en Navarra e hice el internado en la Clínica Universitaria, que entonces era ultramoderna. Ahora me pasa al revés. Visito Navarra y veo que esto es más moderno. Sobre todo en confort, ha cambiado mucho y los pacientes lo refieren.
Como ciudadano, me preocupa que la crisis económica afecte al sistema
P. ¿Y el sistema sanitario público ha cambiado?
R. Antes todo se dividía en compartimentos estancos. Por un lado, la enfermería y por otro, los médicos. Ahora somos equipos multidisciplinares. Ha cambiado la forma de gestionar, sobre todo, con las unidades de gestión clínica. Por ejemplo, cada semana se reúnen representantes de los médicos, enfermeras y administrativos y vemos presupuestos, incidencias y todo lo importante. Eso no existía y es esencial, nos hace corresponsables.
P. ¿Cuáles son los grandes tesoros del sistema?
R. En una estructura sanitaria al final la calidad se mide en la relación médico-paciente. Los profesionales, su cualificación, la experiencia, la forma de trabajar en equipo, son difíciles de medir, pero es lo que marca la calidad.
P. ¿Teme que la crisis acabe afectando al sistema?
R. Como ciudadano y como usuario me preocupa un montón. Como profesional, hay que utilizar esta circunstancia para pensar mejor cómo gastamos los recursos, que no son nuestros. Y tenemos una capacidad muy grande de mejora: desde las recetas por principio activo, como se está haciendo en Andalucía, a los recursos humanos, o material como prótesis, material fungible.
P. ¿El sistema tal y como está montado es sostenible?
R. Es difícil que en nuestro país eso se pierda, hemos trabajado muchos años y la sociedad lo defiende. Creo que con una buena gestión es sostenible. Y sobre todo no introduciendo algunas tecnologías que tienen un coste elevadísimo y unos efectos pequeños. Pero son decisiones más de estrategia de política sanitaria. Aunque hay que colaborar en el día a día, haciéndonos responsables de lo que hacemos y valorando cada cambio que introducimos para que la relación coste-beneficio sea eficiente.
Hay que aprovechar este momento para pensar mejor cómo gastar los recursos
P. Cuando se habla de salud eso es complicado de medir.
R. Muy difícil. Producimos salud y ¿cómo defines la salud? La OMS dice que es el bienestar producido al paciente. Eso unas veces es supervivencia, pero otra es calidad de vida. Una mujer mastectomizada puede vivir sin que se le reconstruya la mama, pero la reconstrucción le da calidad de vida. Eso también es salud.
P. ¿Llegará un momento en que habrá que priorizar?
R. Seguro. Pero eso ya lo hacemos. Nos gustaría que no hubiera demora en las intervenciones quirúrgicas, pero los recursos son los que hay. Siempre va a haber pacientes que tienen que esperar a que se resuelvan antes los pacientes más urgentes. Eso es priorizar. Se trata de ordenar y gestionar los recursos de la mejor forma posible.
P. Hasta ahora siempre la ambición era ir avanzando. ¿Ahora la prioridad es conservar lo que se ha conseguido?
R. Siempre hay ciclos y puede que estemos en una zona valle. Pero al final lo importante es la media. Y los valles de hoy están por encima de los picos de antes, la mejoría es constante. No tienes más que ir a otro país. El nivel medio en nuestro país es mucho más alto que el de entornos muy cercanos y creo que a eso la sociedad no va a renunciar. Espero que no.
P. ¿Se está consiguiendo que los esfuerzos e inversiones en investigación lleguen a la práctica clínica habitual?
R. Nunca es 100%. Hay una parte que es investigación básica y en la que los hallazgos pueden tardar mucho tiempo en llegar a los pacientes. Hay otra parte que es desarrollo e innovación y ahí la traslación es más directa. Ahora hay un debate porque parece que una de las áreas por las que se puede generar más riqueza es por I+D+i en salud, pero para eso hay que invertir y en estas circunstancias económicas es difícil. Andalucía es la tercera comunidad en inversión en I+D+i y está por encima de la media en la generación de patentes. Creo que es un camino interesante.
P. ¿Teme que ahora eso se pueda ver afectado? Quizá la sociedad piense que prefiere que se paren los laboratorios a que se quiten prestaciones.
No puede ser que el trasplante dependa de que tengas dinero
R. Es lógico. Nuestra actividad tiene tres patas: asistencia, docencia e investigación. Están relacionadas, pero la asistencia es la más gorda. Si tienes que acortar una pata, la última que debes tocar es esa. La docencia es también muy importante, es el pilar del futuro. Lo que más preocupa es la investigación porque si se deja de invertir, la tecnología la puede comprar dentro de unos años, pero el capital humano, no. Se nos pueden empezar a ir los investigadores. Pero entiendo que si hay que priorizar, la asistencia es lo más importante y luego, la docencia.
P. ¿Es posible un trasplante facial o una gran intervención tras un accidente en un hospital privado? ¿Las pólizas comunes en otros países financian estas intervenciones?
R. No. Hay un artículo demoledor de una de las médicos que coordinó uno de los primeros trasplantes faciales en Estados Unidos. Contaba que, por ejemplo, a partir del tercer año las pólizas dejan de cubrir la medicación, que es necesaria para toda la vida del trasplantado.
P. Las intervenciones dejan de ser accesibles para todos.
R. Desde luego la medicina de trasplantes es más potente en los países en los que, como el nuestro, el acceso a la sanidad es universal. No puede ser que el trasplante dependa de que tengas dinero. No te cobran el riñón, pero sí hay muchos gastos de medicación, de gestión de la donación etcétera. Aquí también existen esos gastos, pero hemos decidido que los pagamos entre todos y delegamos en los sanitarios que lo hagan a la persona que más lo necesita. En otros entornos, depende más del dinero del paciente. Yo ahí no trabajaría, no creo que tenga que ser así.
P. ¿Eso influye también en el otro lado? ¿En que la sociedad sea más solidaria para donar?
R. Creo que sí. Porque todos confiamos plenamente en que el sistema es transparente, igualitario, accesible. La sociedad quiere que sea así y lo defiende.
P. Suele decirse que los usuarios del sistema público son pacientes y los de uno privado, clientes. ¿En qué se diferencia?
El nivel de nuestra sanidad es muy alto y a eso la sociedad no va a renunciar
R. En general, el cliente paga por un resultado, que a veces es imposible de conseguir. Esa relación es la que a mí menos me atrae de la práctica privada en cirugía estética. Nunca tienes el 100% de control sobre las cientos de variables que influyen en un resultado. En el sistema público tú haces un acuerdo con el paciente en el que cada uno pone lo mejor de su parte para llegar al mejor resultado posible, sabiendo que no tenemos el 100% de garantía de alcanzar el éxito. Eso es lo que cambia la forma en la que tanto el médico como el paciente se enfrentan al problema.
P. ¿Las privatizaciones que se están haciendo en hospitales públicos en algunas comunidades cambia la relación entre sanitario y paciente?
R. Creo que a nivel micro, no. Lo que cambia es el nivel de más arriba, la gestión de los recursos.
P. Ahora los usuarios confían en el sistema público y, más aún, ante problemas graves. ¿Eso puede cambiar?
R. No creo. Cuando un centro privado tiene un paciente muy complejo y costoso, se transfiere a la pública. Nosotros sabemos que es así y que cuando tenemos un paciente hay que darle respuesta, no lo puedes transferir a ningún lado. Eso es lo que nos ha hecho avanzar y también lo que nos ha dado prestigio.


























































