Las peligrosas guardias maratonianas de los médicos españoles: “En dos segundos, pasas de dormir profundamente a estar con un bisturí”
El sistema para cubrir las madrugadas supone cansancio y estrés añadidos que pueden repercutir en la atención a los pacientes, aunque la mayoría de los doctores lo apoya porque forma parte esencial del sueldo
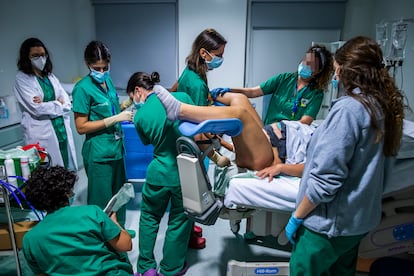

Cuando la noche en el hospital transcurre muy tranquila, los médicos temen que lo peor esté por llegar. En el servicio de obstetricia del Universitario de Toledo no recordaban una guardia tan calma como la de hace dos jueves. Era ya de madrugada y no habían atendido ni solo un parto. Ni siquiera uno normal, cuando la media en el centro son siete al día. Hasta las cinco menos 10 de la mañana. Todo lo que no había sucedido hasta entonces, pasó en poco más de tres horas: tres alumbramientos, con dos cesáreas de urgencia y un desgarro anal incluidos. Las ginecólogas tuvieron que rendir al 100% después de más de 21 horas de trabajo. Es el sistema de las guardias en España: tras la jornada normal de consultas u operaciones, 17 horas de tarea extraordinaria, que algunos sindicatos y profesionales cuestionan por excesivo y por menoscabar la seguridad de los médicos y de los propios pacientes, pero que es parte estructural del sistema y de los sueldos de los facultativos.
Esas 24 horas seguidas a veces se alargan por necesidades del servicio. Según la encuesta Bienestar físico y emocional del médico, de Mutual Médica, un 4,5% de los médicos hacen 36 horas o más. En momentos de tranquilidad, como el que tuvieron en el hospital de Toledo, lo normal es que las doctoras se vayan a la cama, y las enfermeras (en este caso matronas), que trabajan a turnos, las despierten solo si son necesarias. “Pasas en dos segundos de dormir profundamente a estar con un bisturí; tienes que actuar inmediatamente y eso para mí es un reto”, confiesa Vanesa Aguilar, jefa del servicio de Ginecología del Universitario de Toledo. “No te da tiempo ni a ir al baño ni a lavarte la cara, vas corriendo y no sabes lo que te puedes encontrar”, tercia Rocío Escudero, adjunta en el mismo hospital y compañera de guardia de su superior.

Si las matronas llaman a los médicos quiere decir que algo se ha complicado. Los partos fáciles no requieren presencia del facultativo. Con ellos, incluso en los difíciles salen bien casi siempre, pese al cansancio acumulado. Pero la fatiga de las guardias no es inocua, ni dentro ni fuera del hospital. Volviendo a su casa de Madrid, Escudero ha sufrido dos pequeños accidentes de tráfico. Toques sin gravedad en semáforos como consecuencia de la falta de sueño. Un estudio mostraba que tras una guardia de 24 horas, el riesgo de tener un siniestro se multiplica por 2,3. También parecen aumentar los fallos médicos: otra investigación publicada en The New England Journal of Medicine aseguraba que los residentes cometían un 35,9% más de errores graves en turnos de 24 horas que los que las hacían de 16, y los fallos de diagnóstico se multiplicaban por 5,6.
En una encuesta de la Asociación Española de Médicos Internos Residentes, un 60% de los preguntados dijo haber cometido algún error grave en el ejercicio de su profesión a causa de la fatiga, y hasta el 34,7% aseguró que había sufrido algún accidente en la carretera tras finalizar la guardia. Son todos datos publicados hace casi dos décadas, pero nada indica que la situación haya cambiado sustancialmente.

Ante esta realidad, sindicatos médicos y algunos profesionales se preguntan si esta es la mejor forma de atender a los pacientes y si, con los recursos humanos disponibles, hay otra posible. Javier Ortega, del sindicato Amyts, explica que “países más avanzados en materia laboral”, como el Reino Unido, tienen implantado desde hace tiempo un máximo de 12 horas. Otros han caminado recientemente hacia este modelo, como Francia o Islandia, mientras que las 24 horas se dan en vecinos como Portugal y son posibles en Alemania, por ejemplo, que las combina con otro sistema de 12. “Nuestro modelo es muy antiguo, data de los años setenta, y prácticamente no se ha actualizado”, señala.
La organización varía entre hospitales, y existen excepciones que han implantado las 12 horas en algunos servicios. Pero el esquema en casi toda España es muy similar: 24 horas seguidas. “Las guardias son una esclavitud administrativa y económica, porque buena parte del sueldo depende de ellas, así que muchos médicos prefieren hacerlas”, dice Ortega.
Una encuesta de la Confederación Estatal de Sindicatos Médicos de este mismo año mostraba que el 87% de los médicos realizan guardias, aunque prácticamente un 60% de ellos preferiría no hacerlas. Aunque a partir de los 55 años son voluntarias, un 70% continúa, lo que Ortega explica por la sustancial porción del sueldo que suponen. Se quejan, además, de que esas horas no computan para su jubilación y de que, en caso de baja o enfermedad, es una parte del salario que desaparece.

Esta dependencia económica es especialmente acusada para los residentes. Con un salario base que parte el primer año de unos 1.200 euros brutos al mes, normalmente hacen entre seis y siete guardias mensuales, lo que les supone a menudo más dinero que su ingreso ordinario. Las tarifas oscilan y van desde los 9,98 euros brutos por hora para los residentes de primer año en Canarias hasta los 29,76 para un adjunto en Murcia, según los datos del Centro de Estudios del Sindicato Médico de Granada. Esto hace que cada guardia (17 horas) se pague entre 169,66 y 505,92 euros brutos en días laborales, cifra que sube en festivos y aún más en fechas especiales, pero que con retenciones se puede quedar en poco más de la mitad.
Los residentes son también la base sobre la que se sustenta la atención continuada de los hospitales. Mientras los adjuntos suelen hacer una o dos guardias al mes, los MIR llegan con frecuencia a seis. Y son ellos los que atienden la mayoría de los casos. La noche del servicio de obstetricia del Universitario de Toledo ejemplifica bien cómo se organizan. Al mando, la jefa de servicio y una adjunta, las dos médicas con más responsabilidad en la guardia. En el siguiente escalón, tres MIR: una de tercer año, una de segundo y otra que está haciendo la rotación dentro de la especialidad de Familia. Y para los procedimientos más rutinarios, un turno con seis matronas, tres técnicas de cuidados auxiliares de enfermería y un celador, el único hombre en el servicio.
Las residentes atienden las urgencias que entran y solo avisan a las adjuntas si surge algo complicado. Siguen un escalafón. “Vas evolucionando”, dice Paula Gutiérrez, MIR de tercer año (R3). “Las urgencias de residente pequeño te aportan muchísimo, pero cuando pasa el tiempo te cansa porque es siempre lo mismo, es el ABC. La mayoría de los casos no son graves, sino pacientes que no quieren esperar una revisión ginecológica o embarazadas que viven con mucha intensidad esa época y cuando notan cualquier cosa vienen”, relata.

Esa noche, la primera línea de guardia es Andrea Curiel (R2). Son casi las dos de la mañana, y conforme lo van contando, suena el busca, que lleva ella por ser la “residente pequeña”. Coge el teléfono y su rostro no se inmuta. “Como ella está tranquila, yo estoy tranquila”, dice su compañera de guardia. El monitor de una embarazada presentaba signos anómalos y una matrona le avisa. Pero es una falsa alarma.
“Yo estoy en el peor momento. Porque las urgencias ya no me aportan mucho, pero tampoco me dejan intervenir en cesáreas o partos complicados”, lamenta Curiel a la vuelta de revisar el monitor. “Bueno, hoy has hecho dos legrados. Yo hace unos meses estaba con el busca, pero ahora he pasado a una fase de mucho aprendizaje porque puedo hacer mano en las cesáreas, con el adjunto supervisando”, le responde Gutiérrez.
En las guardias buenas, dicen, duermen un par de horas. En las malas, nada. “Yo, si tengo media hora entre que pido una analítica y salen los resultados me echo porque sé que pueden ser los únicos minutos que pase tumbada”, asegura la R3.
Para las adjuntas la guardia suele ser más tranquila. Algunas madrugadas son frenéticas, pero como solo les avisan cuando algo se complica, hay incluso noches que se las pasan durmiendo. “Una de cada 10, como mucho”, matiza Vanesa Aguilar. Las dos médicas se organizan en turnos: a una le avisan si pasa algo de 12 a cuatro de la mañana y, a la otra, de cuatro a ocho. Pero a menudo tienen que llamarlas a las dos.
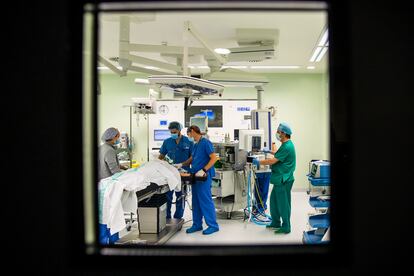
Si no fuera por la presencia de un redactor y un fotógrafo de EL PAÍS, seguramente Aguilar y Escudero habrían estado durmiendo hasta aproximadamente las cinco de la mañana. A las 4.50, un celador lleva corriendo en silla de ruedas a una parturienta. Unos minutos después se oye el llanto de un recién nacido. Lo que parece un parto rápido y sin complicaciones ha desgarrado el esfínter anal de la madre.
Mientras la suturan, entra otra con un bebé de nalgas. Todavía no está de parto, así que en principio puede esperar unas horas a la cesárea. Pero Rocío Escudero se percata de que el cordón umbilical está en la trayectoria de salida del bebé. Con la mano dentro de la vagina para sujetarlo, tienen que ir al quirófano para sacar a la criatura por cesárea. Y, al mismo tiempo, otra madre, que había perdido a un niño en un parto instrumental hacía unos años, da signos preocupantes: las pulsaciones del feto son demasiado bajas. La pesadilla parece repetirse. Ante esta situación, lo mejor es no arriesgar, así que las ginecólogas proceden a otra cesárea de emergencia.
El servicio pasó de la más absoluta calma al desenfreno. Terminaron a las 8.10. Aguilar llevaba despierta desde poco más de las cinco de la mañana del día anterior y Escudero desde una hora después. Por delante tenían un día que las residentes definen como similar a “una resaca en la que vuelves de fiesta”. Las más jóvenes se van a la cama a dormir hasta la hora de comer. Las mayores ya no pegan ojo hasta la noche. “Tenemos trastocado el sueño”, justifican.

Otros modelos
¿Hay alternativas a este modelo? Tomás Cobo, presidente de la Organización Médica Colegial, ve muy complicado un cambio radical. “Es muy difícil establecer periodos de 12 horas en algunas cirugías que pueden durar más que eso”, apunta, aunque matiza que son cuestiones laborales que tienen que negociar, si procede, los sindicatos.
Fernando Hontangas, representante de Sanidad del CSIF, cree que para empezar deberían ser voluntarias en todos los casos. “El modelo que hay hasta ahora pone en peligro la seguridad del paciente y de los propios profesionales. A veces las cargas de trabajo son insoportables y no se puede mantener un sistema a base de la falta de conciliación de los sanitarios. Pero hay una realidad: para tener un sueldo digno a menudo hay que hacer guardias”, asegura.
Otro modelo pasaría por contratar más profesionales. Y en un contexto en el que la Atención Primaria está en crisis por falta de médicos, no es realista pensar que los hospitales vayan a dotarse de muchos más recursos humanos. Es un debate en el que ni los propios médicos se ponen de acuerdo, así que cambiarlo no parece una prioridad para las administraciones, ya tienen varios agujeros abiertos en el Sistema Nacional de Salud. Las operaciones tras 24 horas de trabajo están para quedarse por un tiempo.

Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.




























































