La relación entre mente y piel obliga a un tratamiento diferente
La dermatología psiquiátrica se consolida como una opción integral
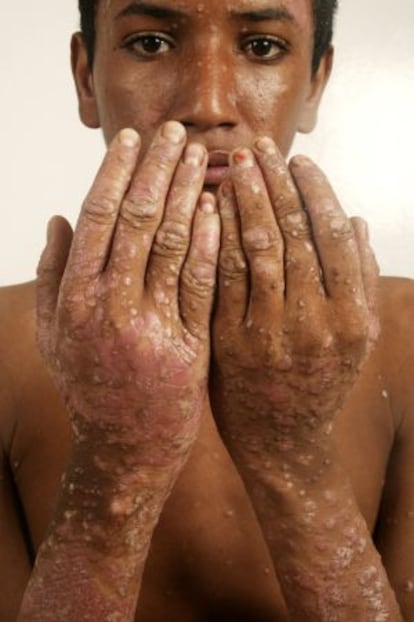
“La piel es el órgano más relacionado con la mente”. La frase de la coordinadora del grupo de Dermatología Psiquiátrica de la Academia española de Dermatología y Venereología, Aurora Guerra, es el punto de partida de una nueva especialidad que, tras años de titubeos, se consolida. La dermatóloga, jefa de servicio del Hospital 12 de Octubre y profesora en la Complutense defiende una aproximación “más holística de las enfermedades de la piel” en dos niveles. Primero, el puramente fisiológico. “En el desarrollo embrionario, la piel y el sistema nervioso tienen el mismo origen, el ectodermo”, afirma el psicodermatólogo argentino Jorge Ulnik. A los profesionales españoles el término no les gusta, y prefieren el de dermatología psiquiátrica. “La dermatología debe primar”, indica Guerra. Además, hay una relación bioquímica clara entre ambos órganos, el más interno y el más externo, a través de sustancias como las citocinas, segregadas por a piel durante procesos inflamatorios y que actúan en el cerebro. Por ejemplo, Guerra indica que una de las últimas novedades es que la tricotilomanía, el hábito de arrancarse el pelo, se intenta frenar con acetilcisteína, un fármaco que actúa sobre las citocinas (la médica prefiere, según la Academia de Medicina, ese nombre al de citoquina, “una mala traducción del inglés” que pervierte el original griego, kiné,movimiento).
Pese a que la especialidad empezó a gestarse hace más de 20 años, admite Guerra, solo recientemente se ha iniciado un proceso “de sistematización”. Las evidencias estaban ahí, pero el abordaje era disperso. “En situaciones de estrés, la piel se pone roja, se calienta y se ponen los pelos de punta”. Este hecho era de sobra conocido, y ambos expertos lo citan como el punto de partida. “La piel no es solo una barrera; es el mayor de nuestros órganos, lleno de terminaciones nerviosas. Lo que le pasa nos afecta en gran manera a nuestro cerebro, y viceversa”, dice el psiquiatra argentino.
Guerra refina esa interrelación aún más: “Hay tres posibles supuestos. Primero, la enfermedad mental que se manifiesta como un posible problema de la piel, como la persona que tiene el delirio de que tiene parásitos”. Ahí, “poco podemos hacer, porque no podemos quitar unos parásitos que no existen”.
Descartando esto, queda el proceso inverso, “cuando hay un problema evidente en la piel y eso repercute en la mente”, dice Guerra. Sería el caso “de una psoriasis grave en la cara, que es muy estigmatizante”. En medio hay otros problemas, como algunas “urticarias, púrpuras”. En principio, “son problemas dermatológicos”, pero el especialista debe tener en cuenta “cómo afecta a la calidad de vida del paciente”, dice la experta. “Pueden causar ansiedad, depresión”. “Si el daño mental es superior, ello puede llevar incluso a modificar el tratamiento”, advierte Guerra.
El vínculo entre cerebro y dermis es fisiológico y bioquímico
La psoriasis está siempre en el punto de mira. La enfermedad, que se calcula que afecta a unas 650.000 personas en España, puede ser desde leve a grave, y las manchas en la piel (las descamaciones, los cambios de color), pueden resultar muy gravosas para el afectado. “Puede llevar a una gran depresión que nos haga optar por tratamientos biológicos, que son más agresivos”, admite la dermatóloga.
Es precisamente este aspecto de enfermedades visibles las que han potenciado el abordaje multidisciplinar, con psiquiatría incluida. Otras dolencias, como las hepáticas o las cardiacas, no tienen, en general, ese componente. “Existe la oncología psiquiátrica”, rebate Ulnik, pero con ella no se intenta mejorar la enfermedad en sí, sino la manera en que el paciente acepta el proceso en el que se ve inmerso, contesta la dermatóloga.
En lo que ambos representantes de las dos escuelas no se ponen del todo de acuerdo —algo valioso en una especialidad que se está perfilando, “derribando mitos”, como dice Guerra— es en el papel que debe tener la psiquiatría en los procesos dermatológicos. Para la dermatóloga española, esa especialidad debe ser “la prioritaria”, aunque se pida ayuda a todos los que puedan colaborar; el psiquiatra cree que su papel debe comenzar lo antes posible. En lo que están de acuerdo es en que la colaboración es “indispensable”. “A nadie debe extrañarle que si acude a un dermatólogo con un problema, salga con una cita para un psiquiatra”, indica Guerra.


























































