Por qué es mejor (siempre que sea posible) un parto vaginal: la cesárea deja huella en la salud del bebé
Los niños alumbrados por la vía fisiológica responden mejor a algunas vacunas. Nacer por cirugía genera más probabilidad de desarrollar asma, alergias u obesidad, según varios estudios
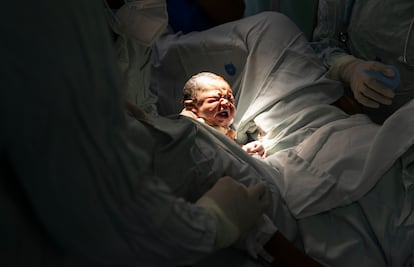

Un parto puede durar muchas horas. Hasta 12 o 18 si la madre es primeriza. Depende de cada caso, de la frecuencia de las contracciones, del ritmo de dilatación del cuello del útero, de la posición en la que venga el niño o de cualquier imprevisto. Hora arriba, hora abajo, todo lo que se haga en ese tiempo crucial, será clave en la vida futura del recién nacido. Especialmente, la forma final de parto: aunque hay cesáreas con justificación e indicación clínica clara, los médicos recomiendan, siempre que sea posible, el parto vaginal. Es mejor para la madre y para el recién nacido. Un estudio reciente publicado en la revista Nature Communications apuntaba que los niños nacidos por vía vaginal responden mejor a las vacunas contra el neumococo y el meningococo. Otra revisión recalcaba que nacer por cesárea eleva el riesgo de ciertas enfermedades, como las alergias o el asma.
Cada año nacen en el mundo alrededor de 140 millones de bebés, la inmensa mayoría por vía vaginal. Pero las cesáreas no han dejado de crecer en las últimas décadas en todo el planeta y la comunidad científica mira este fenómeno con “preocupación” porque no siempre hay criterios médicos detrás de esa decisión. Según un estudio publicado en The Lancet en 2018, uno de cada cinco nacimientos en 2015 fue por cesárea, casi el doble que 15 años atrás. Durante años, los expertos defendían que la frecuencia óptima de esta técnica es entre el 10% y el 15% de los partos, aunque la Organización Mundial de la Salud (OMS) evita ahora concretar tasas de forma generalizada. La consigna es que se haga las veces necesarias para salvar la vida de madres e hijos cuando se presentan complicaciones, pero sin abusar de una intervención que también conlleva sus riesgos a corto y largo plazo para ambos.
Con los datos de 169 países, el estudio de The Lancet muestra la disparidad entre regiones del mundo y que el número de cesáreas es más alto entre mujeres ricas y en centros privados. Una investigación de la Organización Mundial de la Salud alertaba también de que en cinco países (República Dominicana, Brasil, Chipre, Egipto y Turquía), estos procedimientos quirúrgicos superan ya a los partos vaginales. En España, un informe del Ministerio de Sanidad de 2018 concluía que casi el 22% de los partos atendidos en la sanidad pública (son la inmensa mayoría) y el 36% de los atendidos en centros privados fueron por cesárea.
‘Exprimir’ al bebé
Entre los especialistas, no hay dudas de cuál es la mejor opción siempre que sea posible, asegura Toni Payà, jefe de Ginecología y Obstetricia del Hospital del Mar de Barcelona: “El parto vaginal tiene menos posibles complicaciones porque es la vía fisiológica del parto. De cara a la madre, el posparto es diferente porque la cesárea es una cirugía y la recuperación es más lenta. En cuanto al bebé, también se adapta mejor a la vida posterior al pasar por el canal del parto”. Por ejemplo, de entrada, explica, los bebés que nacen por cesárea pueden sufrir una taquipnea transitoria —dificultad para respirar por exceso de líquido en el pulmón—: “El líquido amniótico baña todo el árbol pulmonar del feto y eso le ayuda a la maduración de los pulmones. Cuando el feto pasa por el canal del parto es como una especie de exprimidor por el que acaba expulsando ese líquido a través de las vías respiratorias”, explica Payà. Con la cesárea, no hay ese efecto exprimidor y el niño puede tener ese pulmón “húmedo” hasta que no se reabsorbe todo el líquido.
Las cesáreas pueden salvar vidas, pero el bebé que nace por esta vía también experimenta exposiciones hormonales, bacterianas y médicas diferentes “que pueden alterar sutilmente su fisiología neonatal”, advierte la revisión publicada en la revista The Lancet. Aunque hay artículos con resultados contradictorios, los autores del documento concluyen que este procedimiento tiene un impacto en la salud de los niños: “Los riesgos a corto plazo de la cesárea incluyen un desarrollo inmunitario alterado, una mayor probabilidad de alergia, atopia y asma, y una reducción de la diversidad del microbioma intestinal [el conjunto de microbios que pueblan el intestino]. La persistencia de estos riesgos en la vejez está menos investigada, aunque con frecuencia se informa de una asociación entre la cesárea y una mayor incidencia de obesidad y asma en la niñez tardía”, sintetizan los investigadores.
Las hipótesis que manejan los autores sobre esta mayor vulnerabilidad bailan sobre tres mecanismos biológicos. Por un lado, apuntan, “la transferencia inadecuada del microbioma materno a los bebés nacidos por cesárea conduce a un desarrollo inmunológico alterado”. Esto significa que los niños que llegan al mundo por cesárea no están tan expuestos a todo ese ecosistema de microbios (virus, bacterias, hongos…) que habitan en la madre y esa “colonización anómala del tracto intestinal” puede afectar al desarrollo de su sistema inmune e incluso modular su susceptibilidad a ciertas enfermedades. La otra hipótesis es que la exposición reducida “a fuerzas mecánicas y hormonas del estrés” durante el trabajo de parto hace que los niños nacidos por cesárea “pasen por alto estímulos fisiológicos” importantes para enfrentarse a la vida fuera del útero. “Por ejemplo, se cree que el aumento de las concentraciones de hormonas del estrés son señales importantes en el bebé para el desarrollo del eje hipotalámico pituitario adrenal, la maduración del sistema inmunitario, la maduración de los pulmones y los órganos, y la neurogénesis”, señalan los investigadores.
La última teoría, que admiten que no está estudiada a fondo, es que los distintos métodos provocan cambios epigenéticos —modificaciones en los compuestos químicos que rodean a los genes y que pueden regular o alterar su actividad—, y estos puede afectar a la salud infantil futura.
La influencia del microbioma
El microbioma es una pieza clave para explicar la vulnerabilidad a ciertas enfermedades, apunta Teresa Cobo, secretaria de la junta de la Sección de Medicina Perinatal de la Sociedad Española de Ginecología y Obstetricia: “Convivimos con las bacterias, y cuando hay un desbalance, aparecen las enfermedades. Lo que se ha visto es que el paso del bebé por el canal del parto y que se pueda impregnar del microbioma vaginal tiene consecuencias: los niños nacidos por cesárea tienen más riesgo de dermatitis alérgica o asma”. La ginecóloga añade, no obstante, que para la generación de ese microbioma influye también “el estado de salud de la madre, las enfermedades de base, su situación nutricional o el uso de antibióticos, que está siendo irracional y se carga también esa flora”. En este sentido, Marcos Cuerva, ginecólogo del Hospital La Paz, que está estudiando precisamente “cómo las interacciones de la madre y el hospital pueden influir en el microbioma del bebé”, matiza que “en mujeres sanas”, esa similitud microbiana del hijo con la madre puede ser beneficiosa, pero se desconoce si también puede ser favorable para la criatura tener un microbioma diferente cuando la madre, por ejemplo, tiene alguna enfermedad de base.
La influencia del microbioma, en cualquier caso, está en el punto de mira. Un estudio publicado en la revista JAMA en 2020 sugería también que el modo de parto eleva el riesgo de problemas metabólicos a largo plazo: tras estudiar a más de 33.000 mujeres, las nacidas por cesárea tenían un 11% más de probabilidades de ser obesas en la edad adulta y un 46% más de riesgo de desarrollar diabetes tipo 2 que aquellas nacidas por parto vaginal. Los mecanismos de por qué pasa esto, admitían, “siguen sin estar claros”, pero señalaban a los cambios en el microbioma intestinal, que se pueden asociar con la adiposidad y el metabolismo de la glucosa. “Los recién nacidos por vía vaginal son rápidamente colonizados por microbios del canal de parto y las heces de su madre, mientras que los recién nacidos por cesárea están colonizados por microbios ambientales. Como resultado, los recién nacidos por cesárea albergan una microbiota intestinal menos diversa, en particular menos bifidobacterias y menos Bacteroides spp, que han demostrado ser protectores contra la obesidad”, ejemplifican.
A propósito del papel del microbioma, una investigación publicada en Nature Communications en noviembre evaluó la asociación entre el modo de parto, la formación del microbioma intestinal en el primer año de vida y la respuesta a la vacunación contra el neumococo y el meningococo: tras estudiar una cohorte de 120 bebés sanos, los investigadores concluyeron que los pequeños que habían nacido por parto vaginal generaban una respuesta inmune mayor con las vacunas y la presencia de determinadas bacterias vinculadas a este tipo de alumbramiento se asociaban positivamente con las respuestas de anticuerpos contra los microorganismos estudiados.
Cobo hace hincapié, además, en la importancia de la lactancia materna y cómo el método de parto influye en la adherencia a este tipo de alimentación: en los niños nacidos por cesárea, hay más dificultad para instaurar la lactancia materna, alerta la ginecóloga. “La madre tiene el calostro [la primera leche, más densa y amarillenta], pero tiene más problemas para que le suba la leche [definitiva]. En parto vaginal son 48 horas y en césarea, de tres a cinco días”, señala. Hay muchas variables que juegan en contra, explica Cuerva: “La mujer tiene una recuperación más compleja en las primeras horas y va a tener más problemas de lactancia. Puede haber peor agarre inicial, más molestia en la mama y más grietas. Si en el hospital no hacen el piel con piel [colocar al recién nacido en contacto directo sobre el pecho desnudo de la madre] después de una cesárea, puede haber problemas de succión y que no suba el calostro. Tras una cesárea, las tasas de abandono de la lactancia en las tres o seis primeras semanas son más altas”.
Donde la evidencia científica se ve más limitada es en cómo de persistentes pueden ser todos los daños colaterales que se asocian a las cesáreas. Cuerva añade, además, que los resultados de los estudios pertenecen a personas nacidas hace tiempo y los procedimientos van cambiando y afinándose. No es lo mismo una cesárea ahora que una realizada hace 20 años. “Hay cambios al hacer las cesáreas que no sabemos qué impacto tienen. Por ejemplo, no llevamos tanto tiempo haciendo el piel con piel. Hemos cambiado muchos detalles, se ha humanizado más para que se parezca al parto vaginal y no sabemos si con ello cambiaremos algo”, reflexiona.
Cesárea más humanizada
Los expertos insisten en acotar el uso de las cesáreas a criterios médicos, que son situaciones limitadas. Por ejemplo, si la gestante sufre placenta previa, que significa que la placenta ocluye el cuello del útero e impide la salida del feto; o si el bebé viene de nalgas. También si hay un riesgo de pérdida de bienestar fetal o hay alguna complicación no prevista (el feto tiene bradicardia y no se recupera con las medidas de intervención habituales, o cuando la mujer lleva 15 horas de parto, con dilatación completa y la cabeza del bebé no desciende, por ejemplo), se puede hacer una cesárea urgente.
Otra opción es que la propia gestante lo pida. “Se les explica los riesgos, que es una intervención quirúrgica y que puede condicionar partos futuros, pero si la mujer quiere cesárea, tiene derecho a que se le haga”, zanja Cobo. Payà recuerda que esta práctica no está exenta de complicaciones, también para la madre: “Si la mujer te lo pide, por logística o por una experiencia previa con parto vaginal que no quiere repetir, nuestra misión es informarle y que decida. Pero la gente ha perdido el miedo a la cesárea y, en realidad, es una cirugía más importante que una apendicectomía”.
Cuerva asume, en cualquier caso, que, por un motivo u otro, seguirá habiendo cesáreas y el deber es “hacerlas de la mejor manera posible”: “Si vamos a hacerlas, hagámoslas lo más parecido posible a un parto vaginal y provínculo, que la mujer tenga una buena experiencia, favoreciendo el contacto piel con piel y estimulando la lactancia materna. Las cesáreas seguirán siendo malas, pero menos malas”.
Puedes seguir a EL PAÍS Salud y Bienestar en Facebook, Twitter e Instagram.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.




























































