Enfermeras y matronas: titanes de la primera línea sanitaria mundial
Lo mismo ayudan a dar a luz y asisten a enfermos que hacen de psicólogas, acompañantes e incluso médicos. Son la columna vertebral del sistema de salud. Varias profesionales de Ghana trazan una radiografía de su labor en África
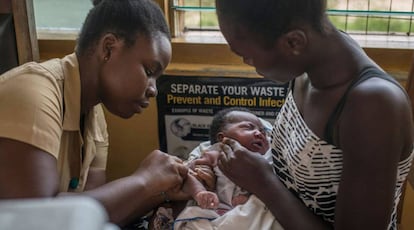
Cynthia, una mujer de 31 años, descansa en una cama de la unidad de maternidad del Hospital de Ankaful, en la región de Ghana Central y a menos de 10 kilómetros de Cape Coast, capital de esta comarca y una ciudad con casi 170.000 habitantes. Junto a ella, en la misma cama y a apenas unos centímetros de su pecho, asoma la pequeña cabeza de un cuerpecito envuelto en sábanas que solo cuenta cinco horas de vida. “Todavía siento malestar. Ha sido algo complicado; no imaginaba que me iba a costar tanto”, afirma. Esther Appoh, matrona del mismo centro hospitalario, lo corrobora. “Ha tenido muchas contracciones y un parto bastante largo. Ahora debe guardar reposo”. Huxabiaba, el hijo de Cynthia, que ha sido su primogénito, duerme plácidamente ajeno a los dolores de su madre y a los cuidados de Esther.
Esther Appoh tiene 28 años y una sonrisa amplia que no esconde cuando habla de su profesión. “Es pura vocación”, sentencia convencida. Una vocación que en países como en el que ella nació y en el que ejerce ―Ghana, una nación africana de unos 28 millones de habitantes situado en el golfo de Guinea y en el que alrededor del 25% de la población vive bajo el umbral de la pobreza, según Unicef― no se ciñe exclusivamente a ayudar a dar a luz. Hace de matrona, sí, pero también de enfermera, médica, recadera o psicóloga. Appoh hace de todo. Hasta buscar a las pacientes domicilio por domicilio. Ella explica así algunas de los avatares de su trabajo: “Hay muchas mujeres que prefieren parir en sus casas. Confían más en la medicina tradicional que en nosotros. Tienen al bebé allí y después, si hay complicaciones, como la fístula obstétrica, ya vienen al hospital. Somos nosotras las que acudimos algunas veces a sus domicilios para intentar convencerlas de que actuar de ese modo no es lo mejor para ellas”.
A unos metros de Maternidad, Prudence Ennir, de 35 años, vigila que todo vaya bien en la unidad de Cuidados Intensivos del mismo hospital. Prudence es enfermera desde hace 12 años. Cuando habla de ello lo hace de forma enérgica, recurriendo a menudo a un lenguaje técnico, como queriendo demostrar que la suya es una profesión llena de complicaciones cuya resolución requiere experiencia, conocimiento y habilidad. El nuevo coronavirus, que ya ha dejado más de 310 muertes en Ghana y casi 50.000 contagios, es solo otro enemigo. Uno más. Dice Prudence: “Tengo que estar pendiente de todas las emergencias, conocer en muy poco tiempo las condiciones sanitarias de cada paciente, saber usar el monitor e interpretar signos vitales y diversos análisis, estar al corriente de qué medicina necesita cada persona… Algunas veces vienen enfermos con ansiedad y también debes aprender a escucharlos y a tranquilizarlos”.
Esta capacidad (o necesidad) de la que hablan Esther Appoh y Prudence Ennir, la de estar al tanto de varias tareas a la vez, es una de las razones por las que la Organización Mundial de Salud (OMS) decidió el pasado año declarar este 2020 como el Año Internacional del Personal de Enfermería y de Partería. “Consagran sus vidas a cuidar a las madres y los niños, administrar vacunas que salvan vidas, proporcionar consejos de salud, cuidar de las personas mayores. Suelen ser el único lugar de atención disponible en sus comunidades”, afirmó dicho organismo al dar a conocer la noticia. Su director general, el etíope Tedros Adhanom Ghebreyesus, fue algo más allá. “Son la columna vertebral de todos los sistemas de salud”, aseveró.
Estamos siempre
La OMS indica que el 70% del personal sanitario mundial está integrado por mujeres y que enfermeras y parteras constituyen una proporción considerable de esa cifra. En el hospital de Ankaful, el porcentaje anda sobre el 80%. Joel Tetteh, un enfermero de 34 años, forma parte del 20% restante. “El doctor viene, realiza un diagnóstico y, al poco tiempo, se va. El farmacéutico viene, trae medicinas y, después, también se va. El fisioterapeuta hace lo mismo… Pero nosotros no, nosotros nos quedamos y estamos siempre. Tenemos que estar preparados para todo”, reivindica. Y esboza acto seguido la razón que le movió a convertirse en enfermero (y que se repite, en realidad, en gran parte de sus compañeros). “Mucha gente elige su profesión por sus padres. Mi madre era matrona y a mí me encantaba, así que no quise ser una excepción”.
Ese “estar siempre” del que habla Tetteh resulta más difícil en sistemas de salud como el de Ghana y como el de otras muchas naciones en el mundo, sobre todo del África subsahariana, pero también asiáticas o latinoamericanas. Hospitales donde escasean medicinas, médicos, enfermeras, matronas. Ghana dispone de menos de una cama por cada 1.000 personas (España tiene tres y es de los países con peor cifra en la Unión Europea, como indica un estudio de la Organización para la Cooperación y Desarrollo Económico, OCDE). Y no es el único dato desalentador; la densidad de médicos por cada 10.000 habitantes es de 1,36 (en España es de 38,72). Este hecho duele más en el caso de este Estado africano ya que, según estadísticas recientes de Unicef, la mitad de los doctores que se gradúan aquí emigran en el plazo de cuatro años y medio después de finalizar sus estudios y hasta el 75% lo hace en una década.
Las deficiencias del sistema sanitario en Ghana son notorias: sólo una cama por cada 1.000 habitantes y un médico por cada 10.000
Y si alguien sufre esta ausencia de médicos, esta alarmante falta de recursos, son los habitantes de las zonas rurales del país (algo más del 43%, unos 12 millones de personas). Ghana dispone de grandes hospitales públicos en las principales urbes y de centros de salud razonablemente equipados en las ciudades medianas y pequeñas. En cambio, los pueblos y aldeas han de conformarse con los CHPS (Community-Based Health Planning and Services), un sistema de atención primaria en donde, ante la frecuente ausencia de personal, las enfermeras cargan con todas las competencias imaginables en materia sanitaria.
“Son la primera línea, las principales referentes en estas áreas”, resume Lander Bombien, coordinador de Ghana para la ONG española Anesvad, enfocada en la erradicación de las ETD (enfermedades tropicales desatendidas como la lepra, el pian, la úlcera de Buruli o la filariasis linfática) y cuyo trabajo en terreno le ha hecho buen conocedor de esta realidad. Lander añade: “Mucha población va al médico cuando la cosa ya es muy seria y las enfermeras no solo se encargan de ese primer diagnóstico, sino de referir al paciente al siguiente nivel (hospital o centro de salud correspondiente), de monitorearlo e incluso de vigilar que efectivamente acuda. Y, si hace falta, hablan con los vecinos y buscan todos los medios necesarios para ello”.
Los habitantes de estas comunidades pobres, tan apartadas de todo, tienen mucho que lamentar: falta de acceso a buenos sistemas de salud, a una higiene adecuada, a electricidad, a agua potable. Ello se convierte, además, en un círculo vicioso que se retroalimenta en materia sanitaria: a mayor pobreza, mayor opción de contraer enfermedades cuyo cura se complica sin medios suficientes ni la posibilidad de obtener un diagnóstico rápido y conciso. Calcula Anesvad que una de cada seis personas en el mundo, más de mil millones de personas, gente que vive en su mayoría en países en desarrollo como Ghana y en condiciones muy precarias, padece una o varias ETD.
“Yo tengo úlcera de Buruli. Cuando noté que la pierna me escocía un poco no le di mucha importancia. Después, el dolor fue a más y la herida se puso muy fea. Entonces fui al médico y me dijo que me había afectado al hueso”, dice Mabel Ourisu, una mujer de 35 años procedente de la región Volta, en la frontera con Togo. Ourisu charla sentada en una silla de la unidad de Buruli del Hospital de Amasaman, una pequeña ciudad cercana a Accra, la capital del país. “Yo vendía galletas y bolsitas de agua en los semáforos antes de que me pasara esto. Ahora ya no puedo dedicarme a ese negocio”, explica. Mientras Mabel cuenta las complicaciones de su enfermedad, Afna Amoah Dankwah, una de las enfermeras que se encarga de cuidarla, atiende a otra mujer que no puede hablar por un problema en la garganta y que trata de hacerse entender con un cuaderno y un bolígrafo. “¡Es lo de todos los días!”, afirma con viveza y naturalidad. “A mí, lo que realmente me gusta son las emergencias; esa cosa de tener que estar preparada en cualquier momento. Y los niños también. Adoro trabajar con niños…”.
Mucho conseguido... Y mucho por conseguir
En esta vorágine multidisciplinar, en esta necesaria conjunción de tareas, no es todo color de rosa. Afna Amoah, de 32 años, también censura algunas de las carencias de su trabajo. “Hay veces que no nos dan dinero ni para pagar las medicinas de los pacientes que vienen al hospital y nos vemos obligadas a costeárselas nosotras. ¡Hasta tenemos que comprarnos los uniformes!”, dice. Y Amoah no es la única en lamentar la situación del personal de enfermería y partería en Ghana. Joel Tetteh, el enfermero del hospital de Ankaful, guarda también algunas frustraciones. “Hay muchas más dificultades para prosperar y promocionar que en otras ramas de la medicina en el país. Para nosotros es casi imposible, por ejemplo, llegar a ser director de área. Creo que es algo político también; hay que intentar cambiarlo desde arriba”, explica. Quejas como las que expresan Amoah y Tetteh llevaron a una huelga de enfermeras y matronas en Ghana el pasado 21 de septiembre que mantuvo al sector inactivo durante tres días.
La OMS indica que el 70% del personal sanitario mundial está integrado por mujeres y que enfermeras y parteras constituyen una “proporción considerable” de esa cifra
Pero, sin duda, la evolución en los últimos lustros ha sido notablemente positiva. Margaret Boccorh lo sabe bien. Ha sido testigo directa. Más que eso; ha formado parte del cambio. Margaret se hizo enfermera hace 36 años porque, como su hermana, quería cuidar de otras mujeres. “En habilidades, en conocimiento, en la forma de trabajar… Nuestro trabajo es muy importante y en Ghana ha mejorado mucho.”, dice. Boccorh, actualmente directora de Enfermería y Partería en el hospital de Ankaful, se va a jubilar dentro de tres meses. “Es hora de dejarlo. Pero me voy alegre; ahora somos mucho más profesionales”, explica sentada junto a una cama del centro donde ha pasado los últimos años. Frente a ella, un enfermero toma la tensión a un paciente. Y en el edificio contiguo, Esther Appoh cuida de Cynthia y del pequeño Huxabiaba. Y así un día. Y después otro. Y después, otro. Incansables. Como titanes.
El mundo necesita nueve millones de enfermeras y parteras
Lo dice la Organización Mundial de la Salud: para alcanzar el tercer Objetivo de Desarrollo Sostenible relativo a la salud y el bienestar, de aquí a 2030 habría que contratar a nueve millones de nuevos profesionales de la enfermería y partería, quienes representan actualmente casi el 50% de los trabajadores sanitarios del mundo. Indica dicho organismo también que estas necesidades resultan más apremiantes en África y Asia Sudoriental, aunque el caso del continente africano es particularmente reseñable. No en vano, aquí se sitúan los siete países con mayor tasa de mortalidad materna, las tres naciones con esperanza de vida más baja y también los diez países más pobres del mundo.
Puedes seguir a PLANETA FUTURO en Twitter, Facebook e Instagram, y suscribirte aquí a nuestra ‘newsletter’.


























































