Objetivo: blindar las residencias
Las patronales advierten de que la medicalización puede transferir a los centros competencias propias de Sanidad

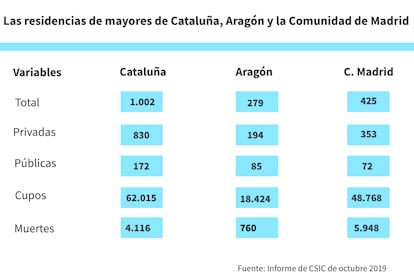
Las residencias de mayores se acuartelan ante una posible nueva ola de contagios. Preparan el refuerzo del personal sanitario y hacen acopio de material de protección, dos de las deficiencias detectadas durante la crisis que desencadenó la covid-19 en primavera. Los centros de mayores se vieron especialmente azotados en España: seis de cada 10 fallecimientos por coronavirus se han registrado en residencias. Sin embargo, frente a las peticiones de algunos Ayuntamientos para que se medicalicen estas instalaciones, las patronales defienden que medidas de este tipo pueden distorsionar el concepto de residencias como hogares. “Ser viejo no es estar enfermo”, aseguran.
Cada autonomía tiene sus propios criterios. Para medicalizar los geriátricos, Cataluña, la segunda comunidad más afectada, aumentará el personal y el equipamiento. Aragón, una de las pocas regiones que dispone de centros especiales de covid, los ha puesto nuevamente en marcha para atender a residentes positivos tras los rebrotes registrados en las últimas semanas. Madrid, pese a haber padecido las peores cifras, es la más rezagada. La región carece de un protocolo específico y el Tribunal Superior de Justicia ha fallado hasta seis veces a favor de equipar algunas residencias con personal sanitario.
Cataluña, que a finales de julio afrontaba una escalada de más de 1.000 casos diarios, presentó a principios de ese mes un plan de contingencia que ofrecerá a las residencias de la comunidad una plataforma de compra centralizada para dotarse de material para cuatro semanas. La Generalitat considera que se necesitan cerca de 19 millones de equipos de protección, cuyo coste ronda los 16 millones de euros. También prevé sectorizar las instalaciones, es decir, mantener zonas vacías para aislar posibles casos positivos. Aina Plaza, jefa de la Dirección General de la Autonomía Personal y la Discapacidad, afirma que se ampliará un 15% la plantilla de las residencias y matiza que esto no supondrá una subida de cuota de los usuarios en centros privados y concertados.
El plan de la Generalitat despierta dudas entre las patronales de las residencias catalanas, en las que, según los datos ofrecidos por el Govern, han muerto 4.116 ancianos hasta finales de julio. Vicente Botella, presidente de la asociación Upimir, con más de 180 empresas afiliadas, coincide en la importancia de sectorizar los centros como se prevé en este proyecto, que los clasifica en tres niveles: A y B (pueden aislar casos) y C (no pueden aislarlos por cuestiones de espacio). Sin embargo, Botella cree que ante todo se requiere “una asistencia primaria de calidad, independientemente de que la residencia tenga unos servicios propios”.
Ante esta necesidad, la estrategia aspira a reforzar los centros de atención intermedia, que permitirían descongestionar los geriátricos que no se puedan sectorizar. Plaza señala que se han habilitado 500 camas adicionales en estas instalaciones para aquellos casos que no requieran hospitalización.
La solución no es solo la hospitalización. Los pacientes son derivados a centros específicos con atención médica y cuidado de enfermería
El Gobierno de Aragón ha reactivado los centros covid, ante el aumento de casos por el efecto de los rebrotes. Estas instalaciones acogen a residentes positivos que no requieren ingreso hospitalario. José Antonio Jiménez, del Departamento de Ciudadanía y Derechos Sociales de la región, explica que, al igual que cuando se declaró el estado de alarma, se trasladan a los usuarios a estas instalaciones para disminuir la presión en los geriátricos. “La solución no es solo la hospitalización. Los pacientes son derivados a centros específicos con atención médica y cuidado de enfermería”.
Actualmente, tres de los cinco centros covid están operativos y disponen de 225 plazas. “El plan estaba previsto hasta el 30 de junio, pero se ha mantenido latente por si surgía algún caso”, explica Jiménez. El de Casetas (Zaragoza), ha retomado su actividad el 15 de julio y cuenta ahora con 29 residentes alojados. Juan Vela, presidente de la patronal Lares y administrador del centro de Gea de Albarracín (Teruel), esperaba abrir en agosto para los pacientes que aún tengan secuelas de la covid-19. Pero la situación ha obligado a adelantar la apertura al 30 de julio. Fuentes de Lares señalan que el centro acoge a 13 usuarios no infectados procedentes del geriátrico de Burbáguena (Teruel) para separar las cadenas de contagios, tras detectar 61 contagios de los 96 residentes. El centro de Yequeda (Huesca) ha reabierto también, pero no alojaba a ningún paciente a finales julio.
Madrid no ha elaborado un plan, a pesar de ser la comunidad con más fallecidos en los geriátricos –casi 6.000 según los datos de Sanidad–. El 2 de julio, la Asamblea regional aprobó por unanimidad la proposición no de ley de Unidas Podemos para instar al Gobierno de Isabel Díaz Ayuso a medicalizar las residencias, es decir, convertirlas temporalmente en espacios de “uso sanitario”. Esa formación política opina que se les debe proveer de respiradores y de profesionales suficientes para atender las 24 horas del día, como afirma la diputada regional Paloma García: “Al igual que se medicalizó IFEMA y algunos hoteles, se puede hacer lo mismo con las residencias”. El Gobierno autonómico no ha especificado cuándo presentarán sus medidas al respecto.
Entretanto, los geriátricos de la región continúan con los protocolos marcados durante el confinamiento. Lidia Sánchez, directora de la residencia Amavir en Alcorcón, admite que el hospital de la localidad les suministra el equipamiento. “Nos exigen tener un stock [almacenado] de material de protección para 14 días y mantener el 5% de las habitaciones libres para sectorizar en caso de rebrote”, comenta. Además, un geriatra y una enfermera acuden semanalmente para examinar la salud de los usuarios. Desde el Ayuntamiento, Victoria Meléndez, concejal de Servicios Sociales, Mayores y Salud Pública, critica la falta de comunicación con el Gobierno autonómico, al que se han enfrentado en los tribunales hasta seis veces para exigir la medicalización de las residencias. El Tribunal Superior de Justicia siempre les ha dado la razón.
Cataluña, Madrid y Aragón temen que, con la reciente oleada de rebrotes, el virus vuelva a instalarse en las residencias. Los casi 10.000 contagios que suman las tres comunidades en la última semana de julio representan un enorme desafío para estos centros, que se preparan para evitar ser de nuevo el epicentro de la tragedia.


























































