“Cuando sales de la UCI es como si te hubiera pasado un tren por encima”
El síndrome post-UCI afecta a entre un 30% y un 50% de los que salen de cuidados intensivos, que pueden tardar meses en recuperar sus capacidades motoras y cognitivas

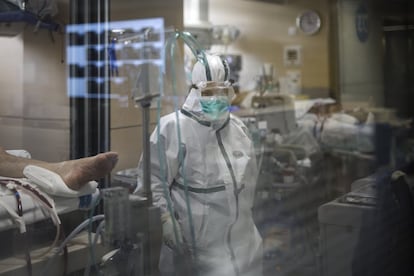
Cada una de las dos estancias de Lorenzo Dorta en la UCI fue un viaje. El primero, a Canadá, nadando, con el agua siempre por la cintura, y una parada en Navarra para ver a un familiar. El segundo, a los Pirineos, con un grupo de amigos. Las dos veces que abrió los ojos tenía estos recuerdos vívidos, con todo lujo de detalles. Eran ensoñaciones del coma inducido al que someten a los pacientes que son intubados. Lo real, una vez de vuelta al mundo, y tras superar la covid-19, fue un estado de debilidad, dificultad para respirar, para moverse, una suerte de secuelas físicas y psicológicas que los especialistas llaman síndrome post-UCI.
Las entradas en las unidades de cuidados intensivos ya se cuentan por unas decenas cada día en toda España, y algunas comunidades autónomas prácticamente no registran ingresos desde hace semanas. Pero con una estancia media de 20 y 28 días, ahora comienzan a despertar muchos que estuvieron críticos en un momento mucho más duro de la pandemia. Y en ese despertar no acaba su camino a la recuperación. De la UCI pasan a planta. Y de ahí a casa. Pero el síndrome post-UCI se queda con ellos durante semanas o meses, en función de la edad, el estado de forma física, el tiempo de ingreso y otros factores que no están claros.
“Se trata de una entidad descrita en 2010, que afecta al 30-50% de los pacientes, y por lo tanto a todo el entorno familiar. Incluye síntomas físicos, neuropsicológicos, problemas de salud mental y de tipo socioeconómico”, explica Gabriel Heras, director del Proyecto HU-CI, cuyo objetivo es una atención humana para minimizar, entre otros problemas, este tipo de secuelas. Van desde una movilización temprana, hasta tratar de reducir al mínimo el tiempo de intubación y la medicación, pasando por el contacto con las familias.
Los médicos están tratando de averiguar ahora si en los pacientes de covid-19 presentan peculiaridades. “Precisamente representan el prototipo que puede tener secuelas, por estar a menudo muy graves, muchos días intubados, con medicación que favorece la debilidad muscular y el delirium”, explica María Cruz Martín, experta en síndrome post-UCI de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC).
En los pacientes de coronavirus se añade además el aislamiento, que según los especialistas puede desencadenar más ansiedad y más secuelas psicológicas, tanto para ellos como para sus familiares. “Se duermen solos en una situación de mucho estrés, además por el ahogo que sentían, y despiertan solos, sin saber qué les ha ocurrido”, añade Martín.
Prudencio Castillo, de 48 años, no sintió esta ansiedad, pero sí una “enorme desorientación”. “No me di cuenta de la gravedad de todo hasta que no llegué a casa y mi mujer me puso los puntos sobre las íes. Pero cuando sales de la UCI es como si te hubiera pasado un tren por encima”, asegura. Él estuvo 10 días en cuidados intensivos, pasó a planta y se fue para casa todavía muy débil: “Tardé un cuarto de hora en subir los escalones a la primera planta”. Hoy, tres semanas después del alta, dice tener ánimos, pero todavía le faltan fuerzas.
Según cuenta María Ángeles Ballesteros, también de la SEMICYUC, han observado que el despertar de los pacientes de coronavirus es algo más agitado de lo común en otros enfermos que pasan por UCI. “Debemos dilucidar si hay un componente directa o indirectamente asociado al sistema nervioso que lo justifique. Existen varias hipótesis: una inflamación del cerebro, que pueda haber alteraciones de coagulación, riego sanguíneo comprometido o la propia hipoxia de la infección. Todo esto puede contribuir a un daño neurológico que es posible que se pueda sumar, pero no sabemos hasta qué punto puede dejar secuelas”, explica. Como sucede con casi todo lo que rodea a esta enfermedad, es demasiado nueva para conocer a fondo todas sus manifestaciones.
Lo que es común a cualquier síndrome post-UCI es la debilidad propia de quien pasa semanas en una cama sin moverse. “Con unos 10 días de inmovilidad total se pierde el 20% de algunos músculos. Y cuanto más tiempo se pasa en la UCI, más larga será la recuperación”, explica María Jesús Martínez, fisioterapeuta y profesora de la Escuela de Fisioterapia San Juan de Dios-Comillas. El trabajo consiste en aplicar cargas progresivas para que los pacientes vayan recuperando fuerza. Pero lo normal, es tener que empezar desde cero. “Primero tendrá que aprender a sentarse, le daremos estrategias para que lo haga en las mejores condiciones y que tenga que utilizar por sus medios la mínima energía, luego a ponerse en la silla, a subirse en ella, después la bipedestación, los primeros pasos”, relata Martínez.
“Las piernas se te quedan muertas y las manos sin fuerza”, cuenta Lorenzo Dorta, que ha superado la enfermedad con 81 años y tras haber sobrevivido a un cáncer. “Nadie daba un duro por mí”, ironiza. En total estuvo alrededor de 20 días en cuidados intensivos, con dos etapas de 10 días cada una y sus respectivos sueños. Cuando subió a planta, prácticamente no se podía mover. “Las enfermeras me llevaban a la ducha y me ayudaban y con un fisioterapeuta fui poco a poco haciendo rehabilitación”, cuenta. Pero ahora, después de casi un mes en su casa, todavía no está al 100%: “Me ayudo de un andador y como no sabes manejarlo, te desvías, te despistas. Pero sin él es peor, me he dado varios tortazos en casa. Menos mal que tengo a mi mujer que me cuida, con ella me ha tocado la lotería”.
Información sobre el coronavirus
- Aquí puede seguir la última hora sobre la evolución de la pandemia
- Así evoluciona la curva del coronavirus en España y en cada autonomía
- Preguntas y respuestas sobre el coronavirus
- Guía de actuación ante la enfermedad
- En caso de tener síntomas, estos son los teléfonos que se han habilitado en cada comunidad
- Pinche aquí para suscribirse a la newsletter diaria sobre la pandemia
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.




























































