Una historia a corazón abierto: el trasplante de Conchita
Concepción Barredo sufre una grave dolencia cardíaca y la única alternativa terapéutica para que sobreviva es reemplazar el órgano dañado. EL PAÍS entra al quirófano con ella

Conchita no tiene corazón. Literalmente. Pasan pocos minutos de las dos de la madrugada y su caja torácica, abierta de par en par sobre la mesa de un quirófano del Hospital Clínic de Barcelona, está vacía. No hay nada. El doctor Manuel Castellà, jefe de cirugía cardiovascular del centro, acaba de extraerle su maltrecho corazón y el órgano agoniza ya adormecido en una especie de plato hondo a los pies de la camilla. En el cajón del pecho no hay ahora más que tiempo de descuento y los cirujanos, esclavos del reloj, apenas levantan la vista de la paciente. Hace unos segundos que ha llegado, corriendo por el pasillo, otra enfermera del equipo con la nevera que cobija el que será el nuevo corazón de Conchita y el tiempo se echa encima: hay que colocarlo en la caja torácica, implantarlo al circuito sanguíneo y hacerlo latir cuanto antes para que el trasplante funcione. Cada segundo cuenta.
Concepción Barredo, Conchita, (Rubí, Barcelona, 64 años) sufre una miocardiopatía hipertrófica obstructiva. Es decir, su corazón es demasiado grueso y no se llena ni se vacía lo suficiente para bombear bien la sangre. Hace más de 10 años que fue diagnosticada y lo que empezó como un cansancio puntual se ha convertido en una enfermedad incapacitante. Porta un desfibrilador automático insertado en su pecho por el riesgo de arritmias que le paren el corazón y se ahoga ante cualquier esfuerzo. Levantarse para ir al baño es, a veces, una odisea. Solo con peinarse ya se cansa, se fatiga. Su corazón no puede más y necesita un trasplante.
La noche arrecia en Barcelona. Hace pocas horas que se activó el protocolo de donación y todos los dispositivos están en marcha. Tras confirmar que hay un órgano compatible —para preservar la identidad del donante fallecido, se omitirá su origen y la fecha exacta de la intervención—, cardiólogos y cirujanos cardiovasculares del Clínic revisaron la lista de espera y buscaron el candidato idóneo: no siempre es el que lleva más tiempo en cola, matizan. Hay que tener también en cuenta el tamaño del órgano, el grupo sanguíneo, la gravedad del paciente, la distancia entre donante y receptor, la edad. “Hay que encontrar la pareja donante-receptor más adecuada posible”, explica Marta Farrero, cardióloga del Clínic. No pueden fallar: la oportunidad que supone disponer de un órgano donado está en juego; y la vida de un paciente, también.
Comienza la operativa
Cuando hay un candidato, la operativa empieza a rodar sobre unos tiempos cronometrados: un equipo de cirujanos marcha a extraer el órgano, otro prepara la intervención del trasplante y los cardiólogos avisan al receptor para que se presente en el hospital cuanto antes. No pueden pasar más de cuatro horas desde que se extrae el corazón del donante hasta que se trasplanta. “El riesgo de estar demasiado tiempo con el corazón en isquemia [desconectado del cuerpo, sin riego sanguíneo] es que no lata con fuerza o, directamente, que no lata. Es lo que se llama fallo primario del injerto”, explica Castellà.
Conchita lleva unos 15 días en lista de espera. Muy poco tiempo. “Ha tenido suerte”, apunta Eduard Solé, el cardiólogo de guardia que la acompaña hasta el quirófano. Es la primera de la lista con un grupo sanguíneo compatible con el del donante y no hay tiempo que perder. “Si pones a alguien en lista de espera es porque su supervivencia es, en el siguiente año, como tirar una moneda al aire”, resume Solé.
La mujer se quedó “en shock” cuando recibió la llamada del hospital a media tarde y 45 minutos después, llegó al hospital “temblando”, recuerda el cardiólogo. No había margen para mucho más que destensar un poco el ambiente con la familia, rebajar algunos nervios y ya. La suerte estaba echada: la mortalidad a los 30 días tras un trasplante de corazón es del 8% y, superado ese plazo crítico, el 50% de los pacientes viven más allá de 12 años. Sin trasplante, solo queda la moneda al aire.
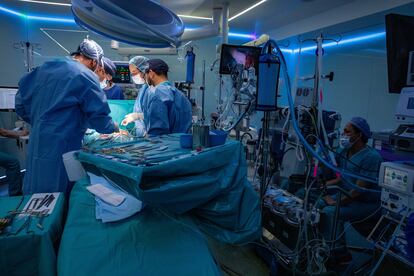
A medianoche, ya en la camilla, Conchita cruza el pasillo de cirugía y entra en un impoluto quirófano azulado donde una decena de enfermeras y auxiliares preparan el utillaje de la compleja operación. Tras la mesa de operaciones, los enfermeros ponen a punto la máquina de perfusión y circulación extracorpórea que bombeará la sangre al organismo de la paciente cuando el corazón deje de latir. El doctor Castellà revisa su historia clínica, operaciones previas, si hay cicatrizaciones entre el corazón y el hueso… cualquier detalle que puede influir en la intervención. Todo en orden.
En cuanto el equipo quirúrgico encargado de la extracción al donante confirma que el órgano está en perfectas condiciones para ser trasplantado, comienza la operación en el Clínic. Nunca antes, por si acaso: puede darse la situación de que el órgano donado resulte inviable y haya que interrumpir el trasplante.
Ronda la una y media de la madrugada cuando Castellà y Elena Sandoval, también cirujana cardíaca especializada en trasplantes, hacen las primeras incisiones sobre el pecho de Conchita. Resuena en la sala el ruido de una sierra que secciona el esternón de la paciente. Hay que abrir paso y los médicos excavan con precisión entre las capas de tejido torácico. Albert Planas, enfermero instrumentista, reparte aparataje a los cirujanos mientras una decena de enfermeras y auxiliares van y vienen deprisa por el quirófano, dando y recogiendo material, revisando constantes y mirando el reloj. Cristina Ibáñez, anestesióloga, supervisa el ecocardiograma mientras los cirujanos se acercan, bisturí en mano, a la periferia del corazón. Todo controlado al milímetro. Nada queda a la improvisación.
“Han acabado de aterrizar ahora mismo”, informa una enfermera. El nuevo corazón para Conchita está de camino al hospital.

En la sala de operaciones, los cirujanos acaban de abrir el pericardio y ya asoma el órgano enfermo de la paciente. Envuelto en una capa amarillenta de grasa, bombea sin descanso y la arteria aorta sobresale como una especie de tronco sobre el ventrículo izquierdo. El equipo está a punto de activar la bomba de perfusión extracorpórea para asumir la función de corazón y pulmones. “Ahora se hará pequeño. Seguirá latiendo, pero ya sin trabajar porque la bomba asumirá la función de bombear la sangre. La paciente dejará de tener pulso. Y cuando yo pince la arteria aorta, que es la que irriga a sus vasos nutricios [las coronarias, por las que se alimenta el órgano], se quedará sin riego sanguíneo y se parará”, anuncia Castellà.
El quirófano contiene el aliento. Solo el trajín de puertas afuera rompe el silencio en la sala de operaciones. Acaba de llegar el equipo de extracción y una enfermera enfila el pasillo a la carrera empujando la nevera con el corazón del donante. Faltan pocos minutos para las dos de la madrugada.
Retirar el corazón dañado
La máquina de perfusión y oxigenación extracorpórea entra en funcionamiento. El bombeo de sangre al cuerpo de Conchita ya no pasa por su corazón. El órgano se queda aislado. Gasas, tijeras, cánulas y las cuatro manos de los cirujanos maniobran a la vez para cortar las últimas vías de comunicación con el organismo —los vasos sanguíneos—, despegar el corazón de la caja torácica y sacarlo.
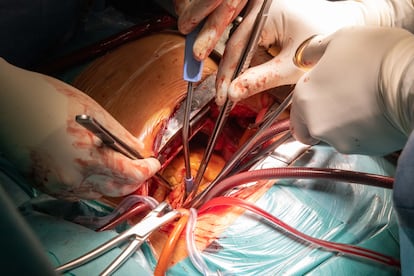
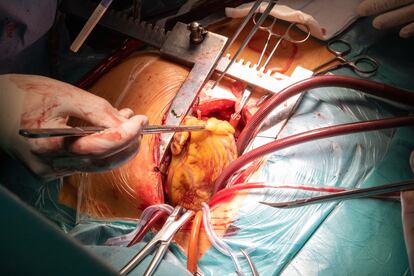
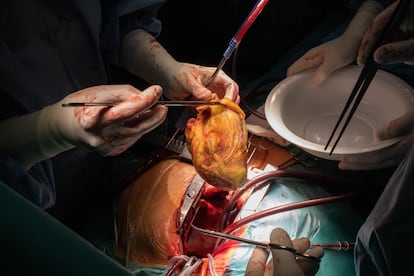
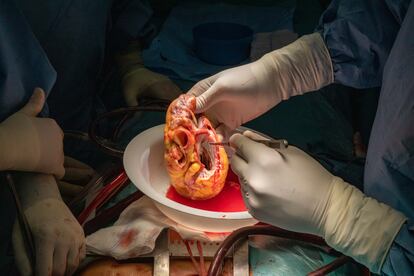
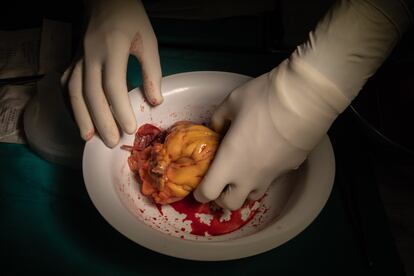
Con sumo cuidado, los cirujanos retiran el órgano sobre un plato blanquecino. Salpicado de pequeñas gotas de sangre, sigue latiendo un poco más fuera del cuerpo y da sus últimos coletazos de vida a pocos centímetros del nuevo, que Sandoval se encarga de preparar, separando la grasa de los vasos sanguíneos para facilitar la unión posterior en el trasplante.
Trasplante en marcha
El ritmo de trabajo se acelera. Todo pasa muy rápido. En apenas unos minutos, el corazón del donante ya está incrustado en la caja torácica. Para que el órgano pueda volver a bombear la sangre, tienen que apurar con las cinco anastomosis: han de conectar la aurícula izquierda con sus venas pulmonares, la cava inferior y la superior, la arteria pulmonar y la aorta. El tiempo corre.
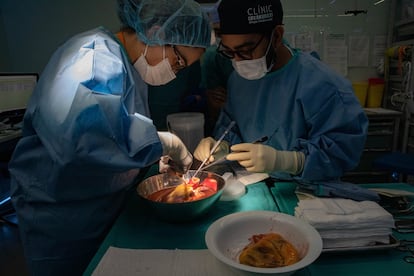
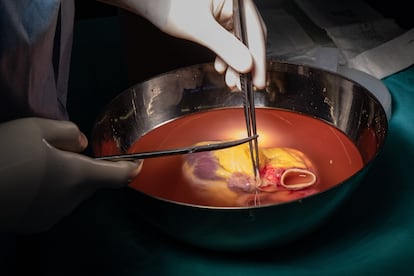
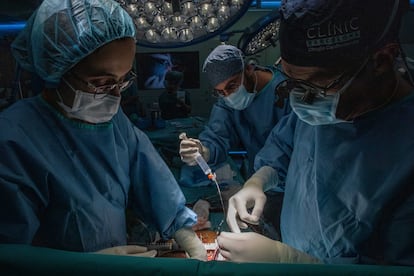
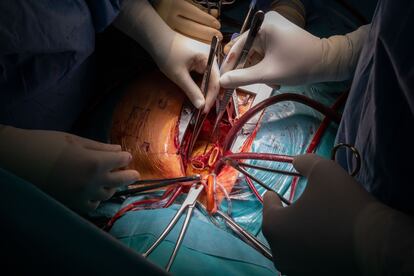
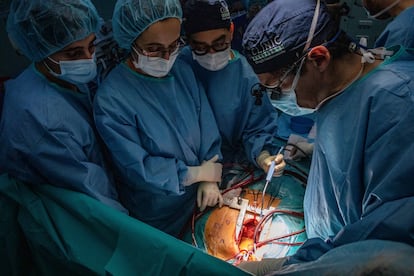
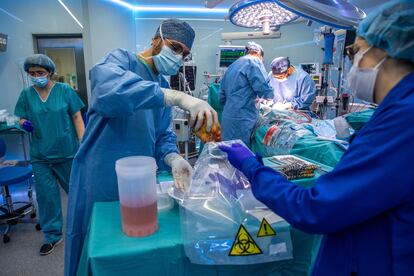
Los cirujanos se afanan en suturar y unir los vasos sanguíneos. Apenas alzan la mirada. Sus dedos danzan con las pinzas de sutura y los hilos, anudan y vuelven a enlazar. Y así decenas de veces. “Faltan 25 minutos para las cuatro horas de isquemia”, alerta Sandoval. Ya casi está. Castellà revisa los encajes con cautela y retira la pinza de la aorta. La sangre vuelve a fluir poco a poco al nuevo corazón. El médico levanta las manos y mira al frente. Toca esperar.
Con los brazos cruzados, el equipo quirúrgico aguarda impaciente a que el corazón recupere la función, que vuelva a latir. Van a ser las dos y media de la madrugada y han pasado tres horas y 50 minutos desde la extracción del corazón, al filo del tiempo máximo de isquemia. “Venga, chaval”, susurra Castellà al corazón.
De repente, esa masa de apenas 300 gramos revive, perezosa, en el cuerpo de Conchita. Despacio y desacompasada, pero vuelve a latir. “Está grogui aún”, asume el cirujano. Hay que darle tiempo, a ver si remonta.
Cinco minutos, 10, 20, media hora. Los médicos quieren que esté taquicárdico, por encima de las 100 pulsaciones por minuto para que bombee mejor la sangre, pero sigue por debajo de 60. La función cardiopulmonar todavía la asume la máquina de oxigenación extracorpórea. El corazón aún no tiene fuerza.
Volver a latir
Pasan de las tres y media de la mañana y Castellà inserta un marcapasos a la paciente para darle brío al nuevo órgano. En pocos segundos, el corazón acelera y en el ecocardiograma se abre un gran agujero negro: “Es la sangre que está entrando y llenando la cavidad cardíaca”, traduce Ibáñez.
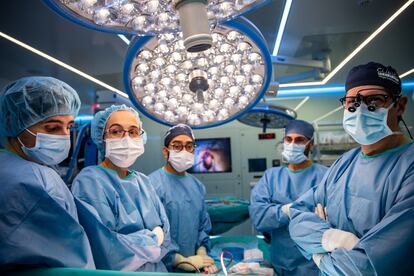
Queda por delante una hora de quirófano para asentar las constantes vitales, modular la medicación y cerrar ese tórax abierto. Conchita hace sudar a la anestesióloga para bajar su presión pulmonar y marcar un buen ritmo cardíaco, pero el equipo médico consigue poner en vereda al nuevo órgano. Castellà ordena retirar la bomba de perfusión externa. El corazón de la paciente ya puede bombear solo la sangre al cuerpo. Todo pinta bien. “Una vez decides operar, vamos con todo. Hay que sudar la camiseta más que Messi. Este trasplante no va mal. Nos ha hecho bailar un poco en el postrasplante, pero nos damos por contentos”, zanja el médico.
Los cirujanos se disponen a cerrar la caja torácica y sellan el esternón con gruesos alambres entrelazados. En los monitores, el nuevo corazón de Conchita late con fuerza.
La vida se abre paso otra vez.
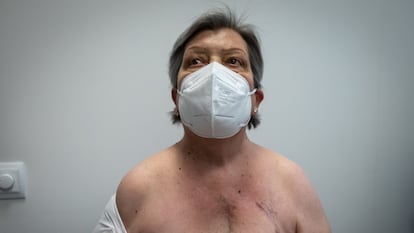
“El trasplante te cambia la calidad de vida”, sentencia la misma paciente que, semanas atrás, yacía inconsciente, con el corazón abierto, en un quirófano del Clínic. Aún convaleciente y de vuelta al hospital para unas pruebas rutinarias, Conchita arroja una inmensa sonrisa al recordar el despertar tras la intervención: “Vi a mi marido y no sabía quién era, no lo reconocía”. A pesar de los efectos secundarios de la medicación, todo marcha bien: “Aún tengo que asimilar el trasplante porque no me lo creo, como no me ponga delante del espejo y vea la cicatriz, no me doy cuenta. No he tenido ninguna molestia tras la operación”. Sobre su pecho, una pequeña cremallera cicatrizada en la piel es el último testigo de aquellas frenéticas seis horas en el quirófano que le devolvieron la vida. “Yo solo quiero recuperar la vida que tenía antes de enfermar”, resuelve decidida. Volver a vivir.