Ébola, una celebración con sabor amargo
Ayer, 17 de marzo, se daba por terminado el peor brote de ébola de la historia. Sin embargo, como sucedió en enero, a las pocas horas del anuncio se confirmaron dos nuevos casos, esta vez en Guinea
Ayer, 17 de marzo, Sierra Leona fue declarada libre de transmisión de ébola y con ello, se daba por terminado el peor brote de ébola de la historia. Sin embargo, como sucedió ya en enero pasado, a las pocas horas del anuncio se confirmaron dos nuevos casos (esta vez en Guinea), posponiendo la celebración y subrayando el riesgo por la persistencia del virus en algunos supervivientes.
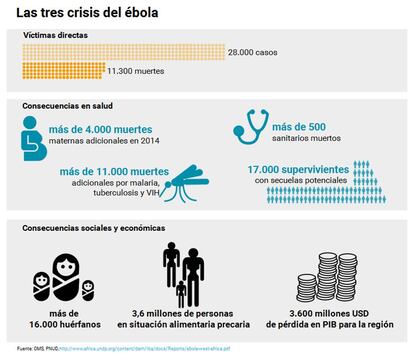
Esta ha sido, en realidad, la historia de dos epidemias. La del pánico, en los países occidentales, donde sólo se infectaron tres personas. La de verdad, en África occidental (principalmente Liberia, Sierra Leona y Guinea), que se ha cobrado 11.300 víctimas y ha debilitado los sistemas de salud y las perspectivas socioeconómicas de una región que aspiraba a vencer la inercia de su historia.
La crisis toca a su fin, tras dos años de sufrimiento y esfuerzos pero también de logros. Tras el frenesí inicial de los medios de comunicación, ahora quedan preguntas por contestar y lecciones por aprender.
¿Qué sabemos ahora que antes no sabíamos?
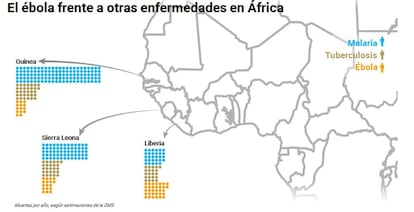
Hemos aprendido un poco más sobre la evolución de la enfermedad y sus secuelas. Por ejemplo, aunque la tasa de letalidad varía entre y a lo largo de los brotes, sabemos ahora que la mortalidad es directamente proporcional a la cantidad de virus circulando en la sangre del paciente. También sabemos que, aún sin tratamiento específico, una intervención temprana con algunas medidas paliativas básicas como la rehidratación con fluidos intravenosos aumenta de manera considerable las posibilidades de supervivencia del paciente. El alto número de supervivientes (más de 17.000) ha permitido constatar que el virus persiste en el semen hasta 9 meses después de curada la enfermedad, y que puede permanecer latente en reservorios como el ojo y el sistema nervioso central. Gracias a ellos también sabemos que, desafortunadamente, el ébola no acaba cuando se cura: incluso si quedan libres del virus, un porcentaje elevado de supervivientes sufre efectos secundarios a largo plazo.
Sabemos ahora que la mortalidad es directamente proporcional a la cantidad de virus circulando en la sangre del paciente
¿Tenemos nuevos medicamentos?
Aún no. Por primera vez, el ébola representó una amenaza real para los países occidentales. Esto resultó en la aceleración de ensayos para una serie de tratamientos y vacunas que se habían investigado por motivos de bioseguridad pero cuya eficacia nunca se había evaluado. Por motivos logísticos, éticos y de intereses, los ensayos llegaron al terreno demasiado tarde, cuando el número de casos había disminuido considerablemente, y no se obtuvieron datos concluyentes de eficacia para ninguno de los medicamentos probados. Sólo se pudo obtener resultados de eficacia para una de las vacunas candidatas, testada en Guinea.
¿Qué hemos aprendido sobre la respuesta frente a epidemias?
El mundo estaba, y sigue estando, mal preparado para afrontar este tipo de situaciones. La crisis sacó lo peor (mala preparación, dependencia de donantes, confrontación con el contexto socio-cultural) pero también lo mejor (dedicación, diversidad e ingenio) de la respuesta internacional. Mucho se habló de los logros de la comunidad internacional para finalmente frenar la epidemia. Sin embargo, está claro que los esfuerzos de los sanitarios en los países afectados, y sobre todo de las comunidades locales, fueron clave en inclinar la balanza de la epidemia. Las ONG también desempeñaron un papel fundamental no sólo de asistencia, sino también de colaboración con comunidades, instituciones científicas y agencias para la investigación y la puesta en marcha de ensayos clínicos.
El mundo estaba, y sigue estando, mal preparado para afrontar este tipo de situaciones
En materia de respuesta, una de las principales lecciones para afrontar esta y futuras epidemias está en entender las relaciones de poder y la cultura en las comunidades donde ocurren los brotes para poder tratar las causas y no sólo los síntomas del problema. Otra lección clave es que la lucha contra el ébola y cualquier otra amenaza a la salud global, como la del virus del Zika en estos momentos, comienza mucho antes de que se diagnostique el primer caso. Esto implica reconocer el desarrollo de los países de bajos recursos como interés mutuo, la necesidad de promover un sistema alternativo de innovación y acceso a medicamentos, la cooperación como herramienta para ejercer una influencia global y el elevado coste de la inacción. El ébola nos ha mostrado de manera traumática por qué en materia de salud debemos olvidarnos de las fronteras y considerar las posibles amenazas desde un punto de vista global.
Está claro que la respuesta internacional fue tardía e insuficiente. Pero el agravio sobre los países más afectados y la memoria de sus víctimas será doble si ahora ignoramos las lecciones esenciales que se desprenden de ella.
Coincidiendo con el segundo aniversario de la declaración de la epidemia, en ISGlobal hemos preparado este informe digital que contiene gráficos interactivos. En él analizamos la evolución de la crisis sus consecuencias directas e indirectas, las preguntas científicas que quedan por resolver, y las reformas que urge emprender para evitar tener que “festejar” el fin de una nueva epidemia como esta.
Adelaida Sarukhan es inmunóloga y redactora científica en el Instituto de Salud Global de Barcelona (ISGlobal).


























































