La relación entre una descamación en el codo y un dolor lumbar
La psoriasis y la artritis psoriásica se pueden encuadrar en un concepto llamado enfermedad psoriásica, un todo para tratarlas a la vez, incluso en la misma consulta. Un 30% de los pacientes que sufren placas blanquecinas en la piel van a desarrollar inflamación en las articulaciones
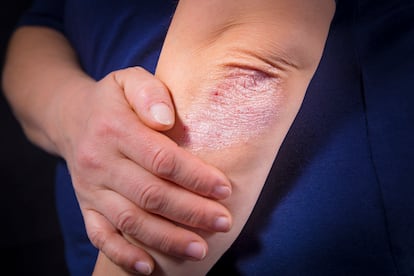

Hay que estar muy vigilante con el millón de pacientes de psoriasis que viven en España. Un 30% de los que sufren rojeces y descamaciones blanquecinas en la piel acaban desarrollando artritis psoriásica, otra enfermedad inflamatoria que afecta a las articulaciones, los tendones y los ligamentos. Guardan tanta relación estas dos dolencias –existen tantos casos en los que detrás de una placa se esconde un dolor en las lumbares– que algunos especialistas prefieren considerarlas una sola y las engloban bajo el término general enfermedad psoriásica. Puede parecer una cuestión semántica, pero así se incide en la conveniencia de tratarlas conjuntamente. Si a un paciente con placas en los codos o las rodillas, por señalar zonas donde surgen con más frecuencia las lesiones, le empieza a doler la muñeca o se le hincha un dedo tiene que comunicarlo a su médico. No se trata de generar alarma (no todos los pacientes van a desarrollar artritis psoriásica), pero cuando se está pendiente, se actúa con prontitud y cuando se actúa con prontitud, se evitan daños mayores y los pacientes responden mejor a los tratamientos.
El hospital Virgen de Valme de Sevilla es un ejemplo de la atención conjunta. 17 o 18 pacientes, a veces el número llega a los 22 si hay alguna urgencia, pasan cada dos semanas por la consulta mixta de la reumatóloga Raquel Hernández y la dermatóloga Amalia Pérez. Trabajan juntas desde 2018 en lo que llaman una unidad multidisciplinar. No es que las consultas estén contiguas, es que Hernández y Pérez están dentro de la misma sala. La cita puede extenderse hasta los 25 minutos si el caso lo requiere, si ha habido un brote grave de psoriasis, si la artritis psoriásica empieza a dar la cara en forma de dactilitis (dedo en salchicha, como se conoce de forma coloquial) o si se producen unas hendiduras en las uñas. “Hemos mejorado en la evaluación, en la optimización de tratamientos, ahorramos pruebas diagnósticas…”, afirman.

“El objetivo es atender a pacientes complejos y resolver las dudas en el diagnóstico”, cuenta la reumatóloga. “La afectación cutánea precede al daño articular en algunos casos. Hay que sospechar”, abunda la dermatóloga. El 80% de los pacientes que sufren artritis psoriásica han manifestado previamente descamaciones y rojeces en la piel, según una publicación de 2017 del Real Colegio de Médicos de Londres. No cualquier rojez, puntualiza la dermatóloga, sino aquellas con escamas blanquecinas en la superficie. Cuanto antes se diagnostique la enfermedad, aseguran las médicas, mejor respuesta tienen los tratamientos. Hay artículos publicados, señalan las dos, que hablan de menos de seis meses o de un año desde que se sufre la enfermedad hasta que se detecta para que “los pacientes tengan un mejor pronóstico”. Desde que un paciente debutaba con psoriasis hasta que se le desarrollaba artritis psoriásica, cuenta Pérez, pasaban antes ocho años. Gracias a los avances en la detección de esta dolencia secundaria se han reducido los plazos. Existen lesiones que pueden anticipar la artritis psoriásica, como la afectación de las uñas o las placas en el pliegue interglúteo.
50 años en su piel
Uno de estos pacientes complejos es Laura Pascual, una médica jubilada de 67 años especializada en educación física y deporte. Su psoriasis comenzó cuando era adolescente, en forma de descamaciones en el cuero cabelludo. Una década después, una molestia al conducir –una rigidez en el cuello– anunciaba que padecía artritis psoriásica. Hernández y Pérez, “mis tutoras”, como se refiere a ellas con cariño, consensuan el tratamiento que debe recibir. Algunos hacen más efecto en la psoriasis, “me limpian por completo”, describe Pascual para explicar la desaparición de las lesiones de la piel. Otros reducen la inflamación de las articulaciones, la columna o la zona que se haya visto afectada por la artritis psoriásica. Al final se trata de dos especialistas de diferentes disciplinas tratando síntomas muy diferentes pero que atienden a ese todo denominado enfermedad psoriásica.
Lo habitual en pacientes graves como Pascual es que cambien de tratamiento a lo largo de la enfermedad. Algunos dejan de hacer efecto y hay que probar otra diana, como se conoce a las terapias dirigidas a inhibir de forma selectiva los causantes de la dilatación de los vasos sanguíneos o la inflamación de los huesos. En el caso de la psoriasis, los linfocitos T se activan indebidamente y generan un exceso de células que se manifiestan en lesiones en la piel. La actuación equivocada y caprichosa del sistema inmunitario provoca la inflamación del organismo. Se trata de replegar esas defensas que causan daño.
Pascual, que nació en Sanlúcar de Barrameda (Cádiz) pero vive en Mairena del Aljarafe (Sevilla), trabajó como médica en el Campeonato Mundial de Atletismo en Pista Cubierta de 1991 en Sevilla y en la Expo 92. Vinculada siempre al servicio de actividades deportivas de la Universidad de Sevilla (Sadus), atendió a un equipo de hockey universitario y a uno de rugby ya extinto que jugó en división de honor. Siempre trató con deportistas, en ocasiones con hombres corpulentos, para los que necesitaba emplear la fuerza. “Exploraba piernas grandes, atendía luxaciones de hombros. Se necesita de capacidad motora para realizar este trabajo”, recuerda esta antigua jugadora de baloncesto, que llegó a competir en primera división.
A pesar de la enfermedad que padecía desde hace décadas, pudo asistir a los deportistas durante gran parte de su carrera. Pero la artritis psoriásica empeoró y en 2016 le dieron la baja. Se tuvo que retirar antes de lo que le habría gustado. “Me encantaba mi trabajo. Me afectó mucho”, cuenta. Tuvo que acudir a un psicólogo por ese frenazo en seco. Todavía sigue yendo. “Generé ansiedad”, explica Pascual, cuyo hijo, un nutricionista de 39 años, también padece psoriasis. Aunque la enfermedad no se hereda, hay una predisposición genética. “Ahora hay mucha investigación, medios. Hay horizonte”, establece como comparación con la época en la que a ella le brotaron las primeras placas.
Menos visitas al médico, más calidad de vida
Lo que cura la enfermedad psoriásica es el tratamiento, pero la mejora de la calidad de vida de los pacientes se logra por más medios. Tanto Hernández como Pérez subrayan la disminución de desplazamientos al hospital gracias a estas consultas mixtas del hospital de Valme. “Los pacientes tienen que pedir menos permisos en el trabajo”, apuntan.
Otro aspecto trascendental es el estilo de vida. “Muchas veces dedicamos más tiempo a esta parte que a explorar a los pacientes”, afirma la reumatóloga. “Una vez al año organizamos un taller de hábitos saludables con nutricionistas, con psicólogos… para que se impliquen”, añade. Les cuentan que no deberían fumar, que deben llevar una dieta saludable, que tienen que hacer ejercicio… Lo que sabe toda la población. Pero cuidarse importa más cuando se sufre alguna de estas enfermedades. Estos pacientes tienen más propensión al sobrepeso, a padecer diabetes, dolencias cardiovasculares, hipertensión, hígado graso no alcohólico o resistencia a la insulina. La lista es larga y asusta –ellos lo saben–, pero, afirman las médicas, han logrado que muchos adelgacen, realicen alguna actividad física y coman mejor, todo con la ayuda de los enfermeros, que les hacen seguimiento en estas unidades multidisciplinares.
Pascual, que responde por teléfono a las 8.30 –”por la mañana lo doy todo, luego por la tarde ya tengo menos energía”–, evita los fritos y los alimentos procesados. Come mucha fruta y verdura. Es una mujer muy activa. Camina, practica pilates y va a la piscina a hacer aquagym. También medita todos los días unos 20 minutos.
—¿Te ha dado tiempo a meditar hoy?
—Claro, desde las seis estoy haciendo cosas... Después de este rato, cuando cuelgue, me va a costar trabajo mover el brazo y la rodilla. Tengo rigidez articular. Hay que estar en movimiento.