Un nuevo comienzo para las personas con obesidad
Pautas de nutrición y ejercicio físico más individualizadas y un trato más empático en la consulta para liberar de culpa a las personas con exceso de peso constituyen una forma diferente y más exitosa de abordar esta enfermedad crónica


—¿Cómo se presentan en la consulta las personas que padecen obesidad?
—Llegan derrotados. Vienen cansados de que se les diga que coman menos y se muevan más. Se sienten incomprendidos tras años con la enfermedad.
La dietista-nutricionista Cristina Porca pasa consulta en la unidad de obesidad del Complejo Hospitalario Universitario de Ferrol (A Coruña). Los pacientes acuden para perder peso, pero Porca –y cualquier especialista que trate esta enfermedad crónica– señala que el objetivo último consiste en mejorar la calidad de vida.
“Lo primero que hacemos es terapia conductual, hay que escuchar al paciente”, afirma la dietista-nutricionista. “Luego nos centramos en cambios en el estilo de vida que puedan mantenerse en el tiempo. Y siempre de forma personalizada. No hay un tratamiento único. No hay una obesidad, hay muchas obesidades”, relata.
Y esa mejora no solo tiene que ver con la salud, con reducir el riesgo de que se desencadenen otras enfermedades, como la diabetes, la hipertensión, el hígado graso o los 13 tipos de cáncer asociados al exceso de grasa. Porca les pregunta para qué quieren bajar de peso y las respuestas varían: para poder cuidar a mis nietos, para ponerme ese pantalón que tanto me gustaba, para atarme los cordones, para subir escaleras sin ahogarme… “Todo esto nos sirve. Cuando el paciente piensa que se ha estancado, echamos la vista atrás y repasamos los éxitos alcanzados”, afirma la también vocal de la Sociedad Española de Obesidad (SEEDO).

“No hay una intervención que funcione mejor que otra. Lo que funciona es lo que mejor se adapta al paciente”
Cristina Porca, dietista-nutricionista en el Complejo Hospitalario Universitario de Ferrol (A Coruña) y vocal de la Sociedad Española de Obesidad (SEEDO)
El Hospital Universitario Vall d’Hebron (Barcelona) también cuenta con una unidad de obesidad. Andreea Ciudin, endocrinóloga, es su coordinadora. “No hablamos de peso. Hemos visto que el camino no es tallar, pesar y medir el índice de masa corporal (IMC) del paciente”, resume. Evalúan su composición corporal: cuántas calorías quema en reposo, cuánta grasa tiene y dónde está ubicada o la funcionalidad de la masa muscular. Tras una entrevista en la que se analiza su historial (y su historia), le explican al paciente las causas que pueden influir en el desarrollo de la obesidad y su funcionamiento biológico. También se le dan a conocer las pruebas que van a realizar para tratarla de forma personalizada.
Hay metabolismos que queman las calorías de forma más lenta. Algunas personas no logran sintetizar los péptidos intestinales, que se encargan de transmitir la sensación de saciedad al cerebro. Hay quien resulta menos sensible a la dopamina que proporcionan los dulces, por lo que tienen que comer más para obtener la misma sensación de placer. “Algunos se echan a llorar”, dice la endocrinóloga. “Ellos no comen tanto para estar así”, nos repiten. “Por fin se sienten comprendidos, les quitamos la culpa”, afirma.
Los tres pilares fundamentales en el tratamiento de la obesidad
Nutricionistas, psicólogos y licenciados en Ciencias de la Actividad Física y del Deporte entrevistan a las personas que padecen obesidad o sobrepeso para conocer sus hábitos de vida y cambiarlos. No hay un paciente igual. Tampoco hay un mismo protocolo que valga para dos pacientes, ni aunque midan y pesen lo mismo. Pero sí existen unas líneas maestras que indican por dónde van las recomendaciones

Psicología
El paciente con obesidad necesita que le escuchen, tiene que contar toda su historia
El paciente con obesidad necesita que le escuchen, tiene que contar toda su historia, su relación con la comida y con el deporte, las veces que ha hecho dieta, si ha perdido peso o no. Pero también a qué se dedica, si trabaja desde casa, si va en coche a trabajar o andando, si tiene un parque cerca de casa, si tiene unos ingresos bajos, medios o altos, si vive en la ciudad o en un entorno rodeado de naturaleza. Tiene que dar a conocer si está atravesando alguna situación personal compleja, qué piensa que le lleva a no seguir unos hábitos de vida saludables.
Tiene que explicar por qué quiere reducir el exceso de grasa, si es por salud o por estética, si es para poder jugar con sus nietos o para coger mejor a sus hijos, si es para poder atarse los cordones o para poder volver a ponerse ese pantalón que tanto le gustaba.
Actividad Física
Cualquier actividad física por escasa que sea tiene beneficios en la salud
Un minuto de ejercicio supone un incremento del 100% del tiempo si antes no se hacía nada. Cualquier actividad física por escasa que sea tiene beneficios.
La calidad de vida de un paciente con obesidad depende de que tenga masa muscular y de que esta sea funcional. El entrenamiento de fuerza resulta por lo tanto fundamental, más importante que el cardiovascular si hubiera que elegir entre los dos. El músculo es el que protege y mantiene a la persona a lo largo de su vida.

Nutrición
No hay un patrón alimentario que funcione mejor que otro. Funciona el que mejor se adapta a las características de cada persona
Se evalúa cómo come el paciente. Cuándo y con quién, en qué situaciones, si delante del ordenador a media mañana o al terminar de trabajar o cuando los niños están dormidos como recompensa. Si un cambio en su vida (un despido, un duelo, una enfermedad...) se ha visto reflejado en la relación que tiene con la comida.
La alimentación debe ser flexible y adaptada a cada paciente. No hay un patrón alimentario que funcione mejor que otro. Funciona el que mejor se adapta a las características de cada paciente. A unos les irá mejor la dieta mediterránea, a otros el ayuno intermitente, una dieta vegetariana... El nutricionista-dietista y el paciente tienen que llegar a un acuerdo.
FUENTES: César Bustos, licenciado en Ciencias de la Activdad Física y del Deporte y miembro de la Sociedad Española de Obesidad (SEEDO). Cristina Porca, dietista-nutricionista en el Complejo Hospitalario Universitario de Ferrol y vocal de la SEEDO
Arranca el proceso de cambio de hábitos
Desde el primer día los hacen partícipes. Todas las decisiones se pactan: comienza la mejora de la calidad de vida. Buscan una dieta que se adapte a cada uno, sin que necesariamente sea hipocalórica, sino más bien basada en la calidad, cuenta la endocrinóloga. Se centran en un aumento de la masa muscular y una reducción de la grasa visceral, aunque el número total de kilos no baje mucho.
Una vez que ha comenzado el proceso de reeducación de hábitos, analizan cómo está perdiendo peso el paciente. “Si se quita 10 kilos pero está perdiendo músculo, la intervención está mal enfocada, hay que cambiarla”, explica Porca. “Si ha perdido solo un kilo de grasa pero ha mantenido la masa muscular, es un avance y hay que informarle para que se motive”, añade.

“Todas las soluciones que ofrecemos están basadas en la ciencia, no tenemos métodos milagrosos”
César Bustos, licenciado en Ciencias de la Actividad Física y del Deporte y miembro de la Sociedad Española de Obesidad (SEEDO)
Todos los especialistas insisten en la importancia de realizar entrenamientos de fuerza. Hasta hace unos años, admiten, se pensaba que los músculos solo tenían la función de mantener el cuerpo en pie y moverse, pero hoy se sabe que es un órgano endocrino. “Se comen las calorías”, dice de forma coloquial Ciudin. “Si el músculo está en condiciones, si se ejercita, si no tiene grasa infiltrada, aumentan las mitocondrias, que se encargan de consumir energía”, explica. “Si no cuidas el músculo, el efecto del resto de tratamientos va a ser menor o no va a ser prolongado en el tiempo”, añade la endocrinóloga.
Porca, en Ferrol, lleva un registro de los alimentos que ingieren los pacientes. Si piensan que no están realizando progresos, la dietista-nutricionista saca el historial: “Mira, antes no tomabas fruta o tomabas siempre la misma y ahora hay variedad. También has introducido las verduras”, pone como ejemplo. La motivación es clave. Hay que pensar en el corto plazo, pero también en el medio y en el largo. Esto es para toda la vida. “Realizamos una evaluación de los hábitos, no del peso”, dice Porca, que atiende a los pacientes cada 15 días los tres primeros meses. Luego las consultas se espacian a cada cuatro o seis semanas.
Los efectos negativos de un exceso de grasa en el organismo
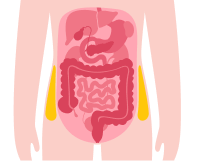
Cuando los lípidos se acumulan de forma normal y en una cantidad apropiada en el tejido adiposo cumplen la función de aportar energía a los órganos vitales.
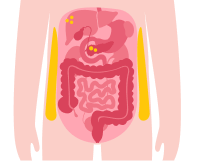
Si se produce una acumulación excesiva o anómala de tejido adiposo, este empieza a expulsar lípidos que se acumulan en forma de gotitas en las células del hígado, el páncreas, el músculo esquelético o el corazón, hasta provocar su disfuncionalidad. Se produce lipotoxicidad.
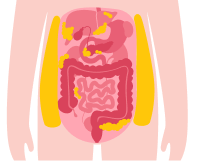
Esas gotitas de lípidos provocan:
3.A.Esteatosis hepática (hígado graso), que aumenta el riesgo de cáncer.
3.B.El páncreas se hace menos sensible a la insulina, que puede devenir en una diabetes tipo 2.
3.C.La acumulación de grasa alrededor del corazón y el efecto inflamatorio del tejido adiposo pueden provocar disfunción en la contracción del miocardio, lo que favorece la aparición de insuficiencia cardiaca.
El límite de expansión del tejido adiposo viene determinado por factores genéticos y medioambientales y por los hábitos de vida. Este límite varía entre individuos, cada paciente puede estar más o menos influenciado por dichos factores, por lo que se debe hablar de obesidades en plural. Una vez superado este límite, la grasa que no ha podido ser almacenada en el tejido adiposo comienza a acumularse en otros órganos.
* El listado de consecuencias son solo algunas de las complicaciones del tejido adiposo disfuncional.
Fuente: María del Mar Malagón, subdirectora científica del Instituto Maimónides de Investigación Biomédica de Córdoba (Imibic) y presidenta de la Sociedad Española de Obesidad (SEEDO)
Las unidades de obesidad cuentan con tecnología avanzada, lo que les permite centrarse en cómo se distribuye el tejido adiposo y no solo en el IMC, el peso o la circunferencia del abdomen cuando los ven por primera vez. Con ecografías y la bioimpedancia (una técnica que utiliza una corriente eléctrica de bajísima intensidad) pueden observar cómo se reparte la grasa.
La grasa llamada visceral rodea los órganos vitales y puede desencadenar hígado graso, diabetes, hipertensión… “Es como una grasa sacada de su entorno. No debería estar ahí”, explica Ciudin, la endocrinóloga del Vall d’Hebron. El tejido adiposo subcutáneo, si se acumula en gran cantidad, puede afectar a las articulaciones por el exceso de peso, provocar apneas del sueño o reflujo gastroesofágico. Hay personas con menos volumen, con un IMC de 25, que no tienen una obesidad que se perciba de forma evidente, “pero acumulan grasa visceral, lo que resulta en complicaciones metabólicas”, añade. Por eso, insisten todos los expertos, hay múltiples tipos de obesidad.

“No hablamos de peso. Evaluamos cuántas calorías quema en reposo, cuánto grasa tiene y dónde está ubicada, la funcionalidad de la masa muscular”
Andreea Ciudin, coordinadora de la Unidad de Tratamiento Integral de la Obesidad del Hospital Universitario Vall d'Hebron (Barcelona)
Es normal que los pacientes sufran altibajos en esta reeducación de hábitos, como prefieren describir los especialistas en lugar de hablar del concepto reduccionista “pérdida de peso”. Por eso es tan importante que las personas con obesidad estén acompañadas a lo largo de este camino que se prolongará toda la vida. César Bustos es licenciado en Ciencias de la Actividad Física y del Deporte. Junto con expertos en nutrición y psicología atiende a pacientes con sobrepeso u obesidad en su empresa No hay excusas. “No les pedimos que tomen decisiones perfectas sino mejores”, afirma Bustos en un discurso cargado de motivación.
“Todas las soluciones que ofrecemos están basadas en la ciencia, no tenemos métodos milagrosos, no tenemos una dieta de cajón [una fotocopia con consejos generales]”, avisa nada más empezar la entrevista para fundamentar su trabajo y por sensibilidad con los pacientes, que llevan un historial complicado y lleno de decepciones, que han empezado y abandonado todo. “Estas personas vienen con miedo al principio, han tenido frustraciones, pero con un equipo alrededor logran mayor seguridad y tranquilidad”, abunda Bustos. “Necesitamos pequeñas acciones repetidas en el tiempo. Si logras que puedan tener una vida normal, todo cambia para ellos”, añade.
Las unidades de obesidad de los hospitales desempeñan una función educativa. Organizan sesiones grupales en las que dietistas-nutricionistas imparten clases y dan pautas para comprar alimentos. También, cuenta Ciudin, explican los mecanismos de la enfermedad a los pacientes, se les habla de la composición corporal. “No solo se trata la dieta”, dice. Existen también sesiones dirigidas por psicólogos. “Se crea el poder del grupo. Algunos siguen organizando reuniones entre ellos después”, asegura Porca, que dedicó su tesis doctoral a la efectividad de estas clases de unos 15 pacientes. “Hacen piña”, resume Ciudin. “Comparten su experiencia, su visión. Sienten que están respaldados, que no están solos”, añade. Hablan y se les escucha, uno de los grandes avances de los últimos años en el tratamiento de la obesidad.