28.000 médicos se jubilarán en los próximos cinco años
Las mujeres son el 55% de los especialistas. En 2030 serán el 64%
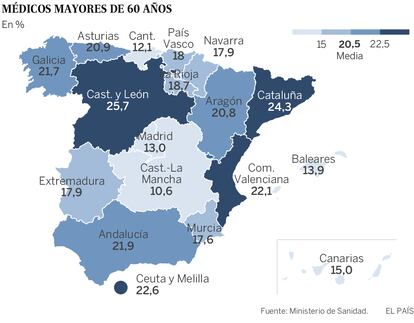
En el sistema sanitario no solo envejecen los pacientes. También lo hacen los médicos que los atienden. Y eso obliga a replantear aspectos básicos del sistema, como el acceso, la movilidad, los incentivos, el liderazgo y el reemplazo. Los números lo dejan claro: al sistema le faltan ya 4.000 médicos especialistas, según el informe sobre oferta y demanda de facultativos que ayer difundió el Ministerio de Sanidad. Y a ello hay que añadir que el 20,5% de los 138.797 médicos especialistas que tenía en 2018 el sistema público de salud, unos 28.500, tiene 60 años o más. Eso quiere decir que se van a jubilar en cinco años como mucho. La carencia actual, el 2,9%, pasará al 10,5% en cinco años, y luego moderará su crecimiento hasta el 13,4% en 2030.
El sistema de formación de los especialistas, el MIR, está muy regulado, y cada año lo completan de media unos 6.500 nuevos especialistas, recuerda Vicente Matas, de la vocalía de Atención primaria Urbana de la Organización Médica Colegial. Eso da unos 20.000 en tres años, el tiempo medio que les queda de trabajo a los especialistas más veteranos. La diferencia va a engrosar el déficit que recoge el trabajo de las economistas de la salud Beatriz González y Patricia Barber. Matas afirma que la sanidad pública también sufre el efecto del baby boom, con un grupo muy numeroso de médicos, la mayoría hombres, entre los 50 y 59 años, a los que sigue una generación —la que debería reemplazar a los más veteranos en los puestos de responsabilidad— menos numerosa.
Un problema de reparto
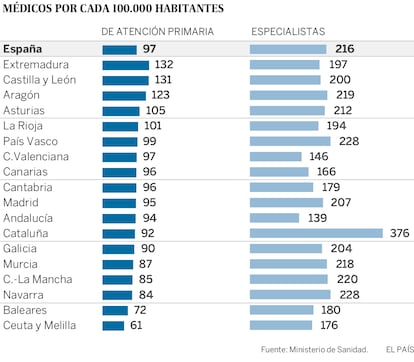
Pero el auténtico problema, señala Beatriz González, una de las autoras del trabajo, no es solo el número total, sino su reparto, tanto entre comunidades como entre especialidades. Entre las más envejecidas está la Medicina de Familia, la de los facultativos de los centros de salud, que debería ser la clave en un sistema volcado cada vez más en enfermos pluripatológicos, crónicos y mayores. El 62,5% de sus profesionales tiene más de 50 años. Y es que hay una gran variabilidad entre las distintas especialidades. La más madura es Medicina del Trabajo (el 72% con más de 50 años); la más joven, Oncología Médica (el 27,5%).
En total, nueve de las 44 especialidades tienen más de la mitad de la plantilla con más de 50 años. Prueba de la pérdida de veteranía que va a experimentar el sistema sanitario público con las jubilaciones es que en 2030 solo tres de las especialidades tendrán ese perfil de edad. En números totales, los menores de 50 pasarán de ser el 50% de la plantilla a ser el 60%.
Si esa es la situación general, hay comunidades donde el problema va a ser mayor. Castilla y León, por ejemplo, tiene uno de cada cuatro médicos por encima de 60 años, y casi al 60% de la plantilla de especialistas por encima de los 50. Le siguen Cataluña y Ceuta y Melilla (las dos ciudades autónomas las gestiona el Ministerio de Sanidad a través del Ingesa) como las que tienen más sexagenarios. En el extremo opuesto, Cantabria tiene los médicos más jóvenes, con la mitad de Castilla y León por encima de 60, seguida de Madrid, Baleares y Canarias.
La gestión del reemplazo generacional va a ser un reto general, pero Beatriz González cree que la solución no es solo aceptar más estudiantes en las facultades de medicina y ampliar las plazas MIR de formación de especialistas. “A los grandes hospitales de referencia de las capitales nunca les van a faltar especialistas. El problema lo tendrán los pequeños centros comarcales. Por ejemplo, en Aragón, los hospitales de la ciudad de Zaragoza cubrirán sin problema la demanda, pero no pasará lo mismo con los demás”, afirma.
11 años de formación
Además, el tiempo que se tarda en formar a un especialista (como mínimo 11 años entre carrera, preparación del MIR y especialización, dice Matas) hace que ya no dé tiempo a usar esta vía para parar el impacto de las jubilaciones de los mayores.
Por eso, la coautora del informa, miembro de la Asociación Economía de la salud y profesora de la Universidad de Las Palmas, cree que harán falta otras medidas, como facilitar la movilidad, la reespecialización y los incentivos para las plazas menos atractivas.
La jubilación en 15 años de un 50% de la plantilla de especialistas no causa solo un problema numérico. Matas y González coinciden en que es una pérdida de experiencia, ya que la mayoría de los jefes de servicio y otros puestos de gestión los ocupan los médicos más veteranos. Ana Rodríguez Cala, miembro de la junta directiva de la Sociedad Española de Directivos de la Salud, apunta en ese sentido: aparte de formar a los jóvenes, también habrá que cambiar la manera de dirigir. “Tenemos que pensar en el relevo, y hay que reorganizar el sistema de salud”, dice. “La palabra es multidisciplinariedad”. “Ya está en marcha un cambio en el modelo de gestión, más centrado en los equipos”, opina. La idea es aprovechar el cambio que se impone en la pirámide poblacional de la plantilla para adaptar su trabajo al cambio en la pirámide de los pacientes.
La feminización del sistema se ralentiza
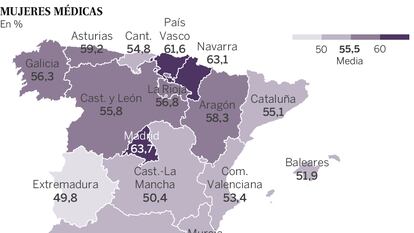
El 55% de todos los médicos especialistas del sistema nacional de salud son mujeres, según el informe encargado por el Ministerio de Sanidad a las expertas en economía de la salud Beatriz González y Patricia Barber. Y la tasa seguirá creciendo, pero moderadamente. Llegará al 63,7% en 2030. La evolución es relativamente fácil de predecir en función de los aprobados para hacer el MIR. El máximo de mujeres fue en 2013, casi el 68%. Son las que están acabando ahora. Luego el porcentaje ha bajado.
También en este aspecto hay una gran variedad entre las especialidades (son el 71% de los pediatras y el 21% de los urólogos) y las comunidades (Madrid tiene un 63,7% de médicas; Extremadura, menos de la mitad).
“La feminización no es un problema. Simplemente, hay que hacer algunas adaptaciones para los embarazos”, afirma González. Vicente Matas, de la Organización Médica Colegial, coincide. “Simplemente hay que adaptar un sistema tradicionalmente masculino”.