Probar el pulmón antes de trasplantarlo
Médicos españoles aplican por primera vez la técnica 'ex vivo' con órganos de fallecidos por parada cardiaca - El método permite evaluarlos, tratarlos y conservarlos mejor

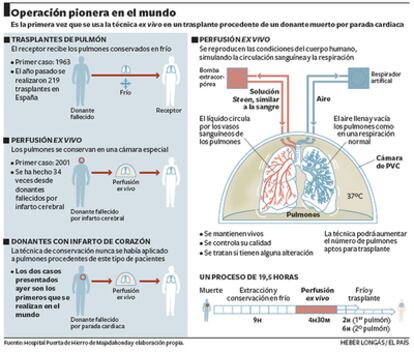
El año pasado en España 456 personas aguardaban para un trasplante de pulmón. Sólo la mitad pudieron ser operados. Y es que no todos los órganos sirven para donar. Las características del fallecido y la forma en que éste muere influyen mucho en que el órgano pueda funcionar en otra persona. Es lo que sucede con la mayoría de pacientes que mueren por parada cardiaca. Al detenerse el corazón, la sangre no fluye y sus órganos se estropean. Sin embargo, el hospital Puerta de Hierro de Madrid ha utilizado por primera vez en el mundo una técnica para evaluar, conservar y tratar los pulmones de una persona fallecida por parada cardiaca y los ha trasplantado. El centro ha usado esta técnica, llamada ex vivo, y que sólo se había usado con órganos procedentes de fallecidos por infarto cerebral, en dos intervenciones realizadas en diciembre y enero. Ambos receptores, que aguardaban un trasplante porque padecían enfisema pulmonar provocado por el tabaquismo, evolucionan bien.
Esta intervención sólo se había hecho con donantes por muerte cerebral
La técnica de perfusión ex vivo consiste en hacer funcionar los pulmones fuera del cuerpo en condiciones fisiológicas. "Lograr que estos órganos funcionen fuera del organismo como si estuvieran dentro. Con circulación y ventilación, a 37 grados de temperatura y con metabolismo normal", explica Javier Moradiellos, responsable del programa Ex vivo del servicio de Cirugía Torácica del Hospital Puerta de Hierro.
Así, una vez extraídos del donante, los pulmones (previamente pueden conservarse en frío) se introducen en una especie de urna de PVC que los mantiene aislados y con su humedad natural. Allí, se conectan a un sistema de perfusión que les hace respirar, y se les suministra una solución intravenosa similar a la sangre (llamada Steen). Esta solución circula por los pulmones, que se limpian y devuelven sangre oxigenada, lo que permite, según Moradiellos, recuperar órganos que, a causa del edema que acompaña a veces la muerte del paciente, no valdrían para ser implantados.
La técnica ex vivo se ha realizado 36 veces en el mundo, incluyendo las dos hechas en España. Sólo cinco hospitales de tres países (Canadá, Suecia y Reino Unido) la aplican. Ahora también lo hace el Puerta de Hierro. Un avance que, unido a los recientes trasplantes de cara, al de órganos cruzados y a los datos de donantes en España, muestran la pujanza de los trasplantes en el país.
El sistema usado tiene, para el coordinador de la Organización Nacional de Trasplantes (ONT), Rafael Matesanz, "grandes perspectivas de futuro". "Permite aumentar el tiempo de conservación de estos órganos hasta 24 horas. En frío -lo que se suele hacer- pueden estar nueve", dice.
El procedimiento, que sólo sirve para pulmones -aunque existen técnicas similares con otros órganos-, tiene una serie de ventajas: se puede usar para evaluar los órganos en condiciones similares a las que estarían en el organismo receptor; posibilita tratar pulmones que en el momento de la extracción no serían válidos, y aplicarles en la máquina tratamientos con antibióticos o inmunosupresores para disminuir el rechazo; y "optimizarlos". "Mejorarlos e incluso ajustarlos al tamaño del cuerpo del donante, recortándolos", explica Moradiellos.
Pero uno de los puntos clave de ese futuro que menciona el coordinador de la ONT, es que permitirá jugar con otros parámetros. "Posibilitará tratar los pulmones dentro de la máquina con terapia génica o células madre y así disminuir el rechazo a corto o medio plazo", explica Matesanz.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.
Sobre la firma