Una mutación global
La resistencia a los antimicrobianos no es sólo un problema de salud, sino también económico. EE UU y Reino Unido han establecido una hoja de ruta para esta crisis
Las alarmas sobre la resistencia de las bacterias a los antibióticos llevan encendidas desde hace años sin que hasta la fecha hayamos conseguido encontrar una solución definitiva al problema o que mejore la situación actual. Lejos de ello, esta ha empeorado, y España ocupa, junto con otros países del sur de Europa, un lugar destacado en las resistencias. Se estima que en nuestro país se mueren al año algo más de 2.000 pacientes infectados por bacterias resistentes, una cifra que dobla la mortalidad por accidentes de tráfico en nuestras carreteras.
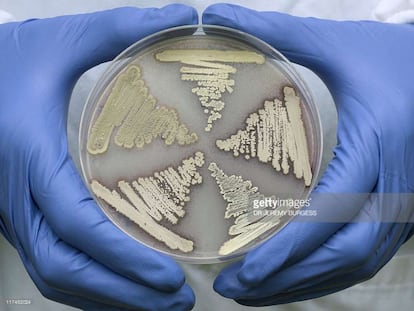
La aparición de las bacterias resistentes a los antibióticos se rige por reglas de selección darwinianas. La propia presencia de los antibióticos facilita este proceso mediante el cual las bacterias resisten a su acción inhibitoria o letal. El uso continuo de los antibióticos, desde su descubrimiento hace casi 90 años, en numerosas ocasiones de forma inadecuada (dosis bajas, número de días de tratamiento insuficientes) e incluso innecesaria (tratamiento en situaciones en las que ni siquiera hay una infección o esta se encuentra producida por virus), ha alterado la ecología de las bacterias.
En nuestros hospitales cada vez es más frecuente el aislamiento de bacterias con perfiles complejos ante los cuales es muy difícil, y a veces casi imposible, seleccionar un antibiótico que asegure la resolución de la infección que producen. Son las denominadas superbacterias. En la actualidad, las que más preocupan a la comunidad médica son las enterobacterias que producen carbapenemasas (esencialmente la Klebsiella pneumoniae y la Escherichia coli) que son capaces de destruir, por un mecanismo enzimático, antibióticos muy potentes de última generación entre los que se encuentran las carbapenemas.
Las enterobacterias son comensales habituales de nuestra microbiota intestinal que han pasado de ser sensibles a los antibióticos a tener mecanismos que las defienden de la práctica totalidad de los antimicrobianos. Este hecho se produce gracias a que estas bacterias contienen información genética (genes de resistencia) en elementos móviles, denominados plásmidos, que pueden transferirse fácilmente de unas bacterias a otras.
Un estudio reciente, auspiciado por el Centro Europeo para el Control y la Prevención de las Enfermedades (ECDC), con sede en Estocolmo, y en el que han participado investigadores españoles, ha alertado del problema y de su aumento en los últimos años. Para el tratamiento de las infecciones que producen se recurre a asociaciones de antibióticos y a mayores dosis. Se busca una mayor potencia, pero esto tiene como inconveniente mayor toxicidad. También se recurre a antibióticos antiguos que dejaron de utilizarse por producir lesiones en algunos de los órganos vitales de los pacientes, como los riñones. Es decir, pueden llegar a curar las infecciones, pero con riesgo de causar otros daños. Entre estos antibióticos se encuentra la colistina. Por desgracia, las bacterias también han aprendido a resistir a la acción de este antibiótico y existe una alerta mundial por la diseminación del gen mcr-1 albergado en plásmidos. Parte del problema podría deberse a la presión selectiva derivada del uso de este antimicrobiano en animales destinados al consumo humano. Esta situación evidencia que el problema de la resistencia a los antimicrobianos debe abordarse de forma coordinada tanto en el ámbito humano como en el de los animales.
En nuestros hospitales, cada vez es más frecuente el aislamiento de las llamadas superbacterias
También inquieta enormemente la Staphylococcus aureus con resistencia a la meticilina, marcador que denota resistencia a la práctica totalidad de los antibióticos beta-lactámicos, una de las familias más empleadas en la clínica. Esta superbacteria ha sido capaz de acumular sucesivamente en su cromosoma diferentes mecanismos de resistencia, haciéndose intratable con los antibióticos clásicos. Otro ejemplo de superbacteria es la Pseudomonas aeruginosa. Contiene mecanismos de resistencia que se producen por mutaciones en genes de su cromosoma y que participan en condiciones normales en su fisiología. Una vez que se originan estas mutaciones, resisten de forma efectiva a los antibióticos.
Se ha comprobado en numerosas ocasiones que los mutantes resistentes se seleccionan de forma natural por la inefectividad de los antibióticos en ambientes en los que existe un sobreuso de estos compuestos. Estos fármacos matarían a las bacterias sensibles, pero no a las resistentes, que se harían dominantes sobre las primeras. Con el sobreuso de nuevos antibióticos, los mutantes resistentes pueden acumular fácilmente nuevas mutaciones, generando una multirresistencia característica de estas superbacterias.
La resistencia a los antibióticos no solo determina mayor mortalidad, sino también un mayor consumo de recursos sanitarios.
Es importante resaltar que la resistencia a los antibióticos no solo determina mayor mortalidad, sino también un mayor consumo de recursos sanitarios. Los pacientes infectados por bacterias multirresistentes tienen mayor riesgo de fallecer que aquellos que están infectados por bacterias sensibles. También están ingresados más tiempo en los hospitales y generan más gasto. El Foro Mundial de la Economía ha alertado de este problema y ha incluido la resistencia a los antimicrobianos como uno de los hechos que pueden favorecer que la economía mundial no avance adecuadamente en años futuros. Este hecho ha contribuido a que diferentes Administraciones, como las de EE.UU y Reino Unido, hayan habilitado recursos y establecido una hoja de ruta para la lucha urgente contra las resistencias.
Estas medidas recogen, entre otras, promover estudios que nos ayuden a conocer la verdadera dimensión del problema, incentivar el desarrollo de nuevos antimicrobianos con mecanismos novedosos de actuación y mejorar el uso de los antibióticos disponibles. Desde la Agencia Española del Medicamento y Productos Sanitarios (AEMPS) se está ultimando el Plan estratégico y de acción para reducir el riesgo de selección y diseminación de la resistencia a los antibióticos. Su puesta en marcha es urgente y requiere un gran esfuerzo multidisciplinar de los profesionales del ámbito humano y veterinario, la dotación de recursos por parte de la Administración sanitaria, la implicación de la industria farmacéutica y del diagnóstico microbiológico y de la sociedad en general.
Pero si no se hace un esfuerzo por reducir el uso global e individual de los antibióticos y lograr una menor presión selectiva, las medidas que se implanten en la lucha contra las resistencias pueden ser estériles. El último Eurobarómetro publicado indica que España es uno de los pocos países en Europa en los que no se ha conseguido reducir el uso de los antibióticos. Al contrario, su uso se ha incrementado. España tiene una asignatura pendiente que resolver con urgencia.
Rafael Cantón es jefe de servicio de microbiología del Instituto Ramón y Cajal y presidente de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC).
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
¿Tienes una suscripción de empresa? Accede aquí para contratar más cuentas.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.




























































