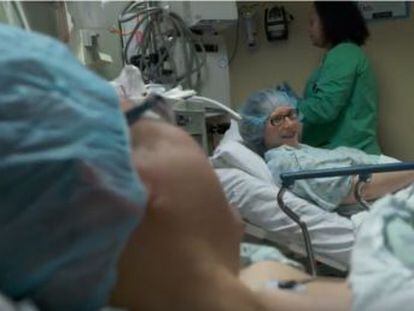
“La única solución para nuestro hijo era un trasplante de hígado. Su padre fue quien le devolvió la vida”
Samuel, de ocho años, recibió el órgano de un donante vivo. Hoy es un chaval sano y feliz. Así es el modelo español de trasplante de órganos en niños

Aparentemente Samuel era un niño sano. Pero con un año y medio, su pequeño hígado era el equivalente al de una persona alcohólica. Rápidamente, sus médicos de Tenerife, donde vivía con sus padres, decidieron trasladarlo al hospital La Paz, de Madrid. “A los seis años le hicieron un trasplante hepático. Nos dijeron que era la única solución y se nos cayó el mundo encima. Poco antes, nos habían confirmado que Samuel tenía una enfermedad rara, de la que su padre y yo éramos portadores. No dudamos en querer ser sus donantes, pero teníamos miedo de no poder serlo. Al final, nos dieron la buena noticia de que ambos éramos compatibles para un trasplante. Fue su padre quien le devolvió la vida a Samuel. Se lo contamos. Le dijimos que su hígado estaba malo y que papá le iba a dar un trocito para que se curara. No dijo nada, solo nos abrazamos y lloramos”. Esta la historia de Samuel y nos la cuenta emocionada su madre, Vicky. “Hoy, con ocho años, es un niño feliz, hace una vida normal como cualquiera de su edad, practica baloncesto, pádel y le encanta la playa, los caballos y jugar en el parque. En cuanto a sus cuidados, “él se encarga de su exhaustiva limpieza de manos y nosotros, de que tome sus medicinas a su hora, lleve mascarillas en hospitales o sitios muy cerrados y con mucha gente”. Quizá esta historia puede resultarle familiar a otras personas que, por una u otra razón se han visto en este escenario. Y puede también ser una pequeña nota de esperanza para las familias de los 78 niños que están en lista de espera para recibir un órgano.
En España, según los datos ofrecidos esta semana por el Ministerio de Sanidad con motivo del Día Nacional del Donante, celebrado este miércoles, entre 2010 y mayo de 2019 se han realizado 1.309 trasplantes en niños, lo que supone una media de 138 anuales. Estos resultados se suman a que este año, la Organización nacional de Trasplantes (ONT), con tres décadas de experiencia, ha vuelto a posicionarse como líder mundial en trasplantes. El modelo español es un referente, replicándose en muchos países porque pone en marcha un procedimiento que ha demostrado ser extremadamente eficaz, incrementando en un 37% la tasa de donación.
Pero, ¿se aplica el mismo modelo al trasplante de órganos infantil? Sí, pero con algunas diferencias. La pediatra Paloma Jara, creadora de la unidad de hepatología del hospital La Paz, de Madrid, nos explica por qué: “hay niños que necesitan un trasplante hepático con seis meses de vida, por ejemplo, lo que requiere una mayor pericia quirúrgica”. Además, hay que tener en cuenta que en un trasplante se usan fármacos inmunosupresores, para evitar el rechazo del organismo con el nuevo órgano. Esto significa que disminuye la capacidad de respuesta inmunológica del niño, dejándolo más vulnerable a cualquier infección o enfermedad posterior. “Hay que calibrar las medicaciones y complicaciones derivadas de la inmunosupresión. La visión del médico es que el niño llegue a adulto con calidad de vida, por lo que hay que contemplar la maduración fisiológica, motriz, metabólica, inmunológica y psicológica del niño, y eso supone mayor complejidad”, acota la experta. Jara cuenta que “La Paz lleva ya casi 2.000 trasplantes desde1985 y es el único centro español (y uno de los tres europeos) donde se realiza cualquier tipo de trasplante en niños, tanto de órganos sólidos como de médula ósea”. La doctora también es la coordinadora de la Red Europea Transplant Child, en la que “especialistas de 18 centros hospitalarios de los 11 países que la componen comparten experiencias y hacen proyectos de investigación y colaboración que posibilitan el mejor conocimiento de las enfermedades asociadas al trasplante”.
¿Qué se puede trasplantar?
“Tenemos la suerte de residir en el país del mundo con la mayor tasa de donación y trasplante. Además de las cifras, esto significa que gracias a ello, se están salvando muchas vidas de niños”, opina Itziar Martínez, supervisora coordinadora de ONT. “Existen órganos que se pueden donar cuando una persona fallece como son el corazón, pulmones, riñones, hígado, páncreas, por ejemplo. Pero, también en vida, como riñones y parte del hígado”, continúa Martínez. En el caso del último, solo el año pasado el 36% de los trasplantes hepáticos infantiles fueron realizados con donante vivo. “También de él se puede donar solo una parte, sobre todo para adecuar el tamaño del donante adulto a un receptor infantil. Esto permite que, gracias a donantes adultos, se realicen dos trasplantes con un mismo órgano, uno de ellos, el de un niño”, señalan las enfermeras coordinadoras de la ONT, Cristina Vidal y Rebeca Bajo.
¿Quién puede donar y quién recibir?
Las cifras mencionadas antes son especialmente positivas si consideramos que la escasez de órganos es uno de los principales obstáculos cuando se trata de los más pequeños. “Afortunadamente en nuestro país, la mortalidad infantil es muy reducida”, decía ayer la ministra María Luisa Carcedo. Esto explica que pocos donantes sean niños. Cualquier persona puede ser donante, si en vida ha decidido que a su muerte, sus órganos sirvan para salvar o mejorar la vida de otros. Según la Ley de Trasplantes de 1979, se exige, primero, que médicos distintos a quienes van a participar en la extracción o el transplante confirmen la muerte cerebral del donante. También será necesario que el fallecimiento ocurra en una unidad de cuidados intensivos, donde la seguridad y preservación de órganos y pruebas está garantizada. Para ser receptor, también tiene que cumplir con algunos criterios: “ha de estar en lista de espera y en las condiciones adecuadas para que se le realice el trasplante. El órgano también tiene que cumplir unos requisitos clínicos imprescindibles que lo adecuen al paciente que lo va a recibir”, indica la supervisora de la ONT.
Se pone en marcha el procedimiento
En el hospital del donante. Cuando se declara una muerte cerebral los médicos del hospital comunican el fallecimiento a los familiares y les explican que existe un proceso de donación de órganos que requiere de su autorización. Es un momento delicado y sensible, y muchas veces las familias no están preparadas para responder. Pero es importante saber que el único requisito que establece la ley para ser donante es no haber manifestado lo contrario en vida. Un escrito oponiéndose o un simple comentario son suficientes para que no se lleve a cabo el procedimiento. Siempre está la posibilidad de hacerse una tarjeta de donante. No obstante, esta tarjeta no es un documento oficial ni tiene valor legal, solo es una declaración de intenciones; la última palabra la tendrán los familiares, por lo que se recomienda de haber hablado sobre esa voluntad con sus seres cercanos. Con el consentimiento familiar, se da luz verde a la extracción del o los órganos y da comienzo el proceso de donación, previa autorización de un juez y la confirmación de que los centros hospitalarios que entran en juego estén autorizados por la ONT.
La ONT coordina. Al tiempo de la extracción, el hospital donde está el donante avisa a la ONT, pieza de enlace clave para coordinar por prioridades quién será y dónde se encuentra el receptor. “Existe una serie de criterios clínicos que priorizan a los pacientes en peor situación clínica y en aquellos que tienen menos posibilidades de trasplantes, como es el caso de los niños”, explica Martínez. Según los trayectos que haya que recorrer, se estudia el medio de transporte: ambulancias, helicópteros, aviones privados o incluso líneas aéreas comerciales con las que la ONT tiene convenio. Y un trabajo de relojería: conservar los órganos en perfectas condiciones. “Hoy en día hay soluciones de preservación, que dan un margen de más de 12 horas para conservar el órgano, lo que asegura que llegue en muy buenas condiciones al destino”. El tiempo máximo que un órgano aguanta sin ser irrigado depende según sus características: el corazón, por ejemplo, dos horas; el hígado, siete, y el riñón hasta 24 horas.
Llega la hora del trasplante. La ONT avisa al centro hospitalario receptor y este, a su vez, al paciente que esté primero en la lista de espera. Mientras llega al hospital, el equipo sanitario prepara el quirófano y las pruebas que tendrá que hacerse el receptor. Cuando llega el órgano, ya está todo dispuesto para empezar con el trasplante. El tiempo que lleva cada operación depende de cada caso también, pero “en una cuatro horas, muchas veces ya está todo resuelto”, dice Jara.